Zmiany w okolicach intymnych mogą budzić niepokój i wiele pytań, zwłaszcza gdy podejrzewasz zakażenie wirusem HPV. Ten artykuł rozwieje Twoje wątpliwości, jasno wskazując, do którego specjalisty powinieneś się udać w zależności od lokalizacji objawów i jak przygotować się do wizyty, aby podjąć świadome kroki w kierunku zdrowia.
Wybór specjalisty w przypadku HPV zależy od lokalizacji zmian, najczęściej dermatolog lub urolog.
- Dermatolog (wenerolog) jest właściwym wyborem przy zmianach na zewnętrznych narządach płciowych, w pachwinach i okolicy odbytu.
- Urolog jest niezbędny, gdy zmiany występują wewnątrz cewki moczowej lub towarzyszą im problemy z układem moczowym.
- Kobiety z podejrzeniem HPV powinny w pierwszej kolejności skonsultować się z ginekologiem.
- Proktolog zajmuje się zmianami zlokalizowanymi w kanale odbytu.
- Diagnoza opiera się na badaniu fizykalnym, dermatoskopii, testach DNA HPV lub biopsji.
- Leczenie obejmuje preparaty miejscowe lub zabiegi takie jak krioterapia, laseroterapia czy elektrokoagulacja.
Zauważyłeś niepokojącą zmianę w okolicy intymnej? Sprawdź, co to może być
Pojawienie się jakichkolwiek zmian w delikatnych okolicach intymnych jest naturalnym powodem do zmartwień. To zupełnie zrozumiałe, że budzi to niepokój i skłania do poszukiwania odpowiedzi. Chociaż wiele z nich może okazać się niegroźnych, niektóre wymagają natychmiastowej konsultacji lekarskiej, zwłaszcza gdy istnieje podejrzenie zakażenia wirusem HPV. Pamiętaj, że szybka diagnoza to klucz do skutecznego leczenia i uniknięcia ewentualnych komplikacji. Nie zwlekaj z wizytą u specjalisty to najlepsza droga do odzyskania spokoju i zdrowia.
Wirus HPV: Cichy sprawca widocznych problemów
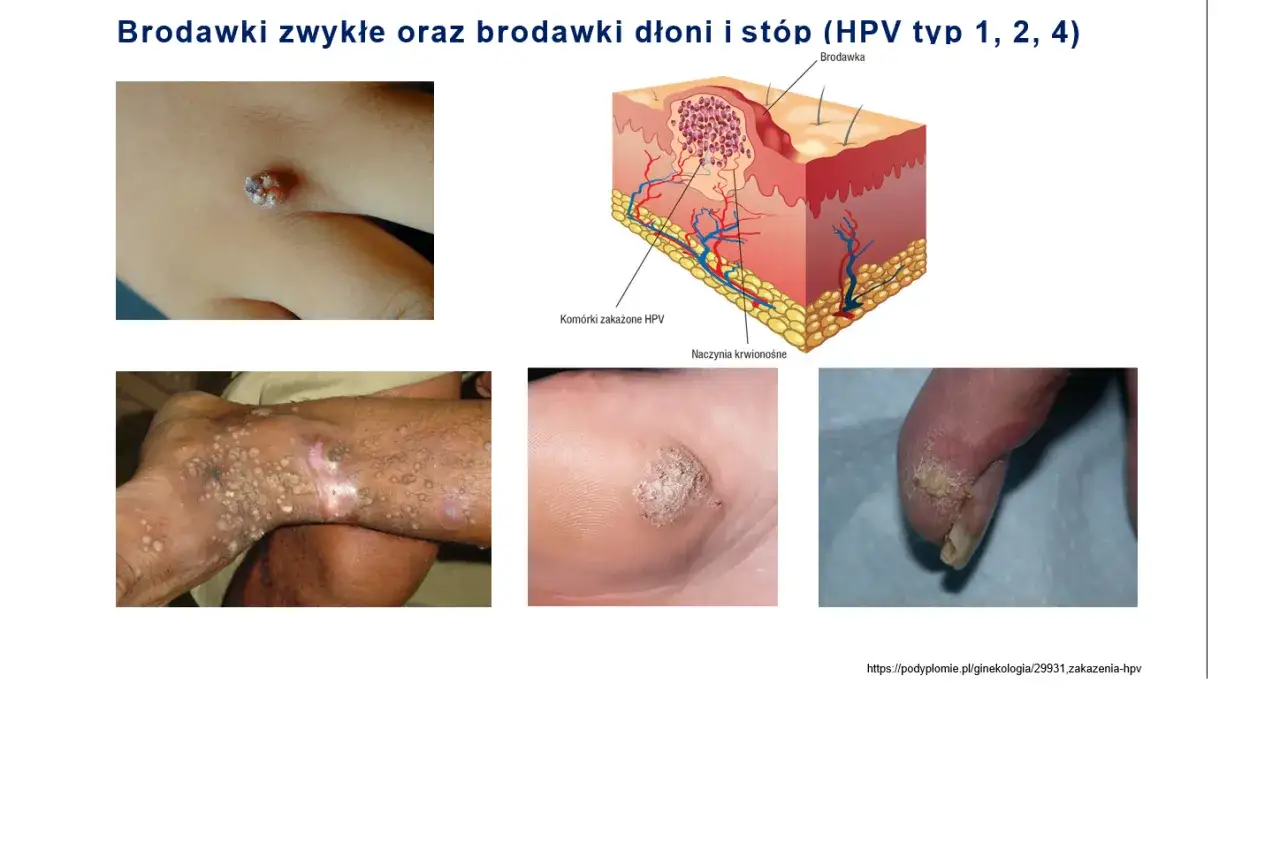
Wirus brodawczaka ludzkiego (HPV) to niezwykle powszechny patogen, który może prowadzić do różnorodnych zmian skórnych i błon śluzowych. Warto wiedzieć, że większość zakażeń HPV przebiega bezobjawowo i ustępuje samoistnie dzięki odporności organizmu. Jednakże, niektóre typy wirusa, zwłaszcza te niskiego ryzyka onkologicznego, mogą powodować widoczne zmiany, takie jak brodawki płciowe. W Polsce wirus HPV jest szeroko rozpowszechniony, co oznacza, że problem ten dotyczy wielu osób i nie ma w nim nic wstydliwego. Zrozumienie tego faktu może pomóc w zmniejszeniu poczucia osamotnienia i lęku.
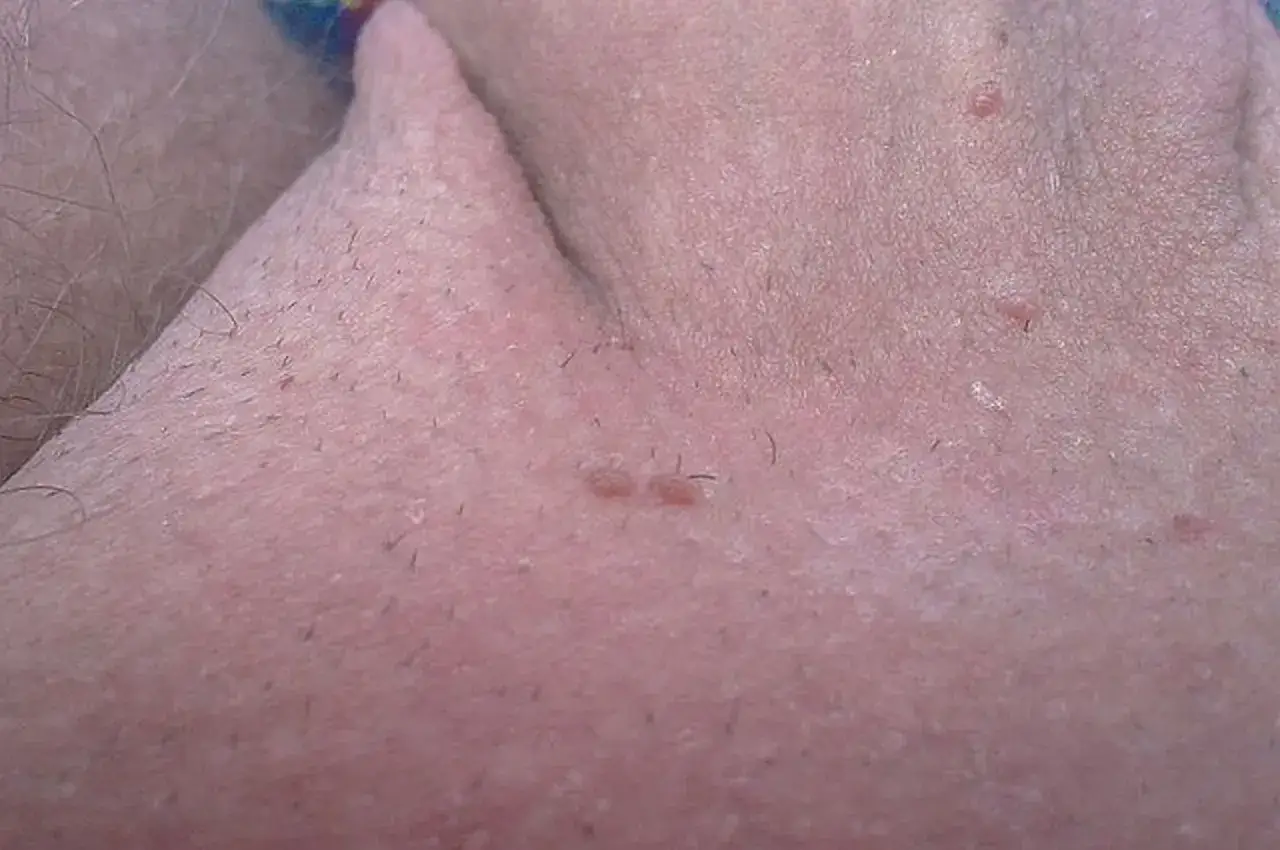
Kłykciny kończyste, czyli brodawki płciowe: Najczęstszy objaw, który musisz rozpoznać
Kłykciny kończyste, znane również jako brodawki płciowe, są najczęstszym widocznym objawem zakażenia wirusem HPV. Mogą przyjmować różnorodne formy od małych, płaskich grudek, po większe, kalafiorowate zmiany. Często występują pojedynczo, ale mogą również tworzyć skupiska, zlewając się w większe obszary. Ich wielkość jest zmienna, a kolor zazwyczaj zbliżony do koloru skóry lub nieco jaśniejszy/ciemniejszy. Typowe miejsca ich występowania to zewnętrzne narządy płciowe (prącie, moszna u mężczyzn, wargi sromowe u kobiet), okolice odbytu oraz pachwiny. Rozpoznanie tych zmian jest pierwszym i bardzo ważnym krokiem w kierunku podjęcia odpowiedniego leczenia.
Dermatolog czy urolog? Kluczowy dylemat rozstrzygnięty
Wielu pacjentów, którzy zauważyli niepokojące zmiany w okolicach intymnych, staje przed dylematem: do którego specjalisty się udać? To pytanie jest jak najbardziej zasadne, a odpowiedź na nie zależy przede wszystkim od dokładnej lokalizacji zmian. Chcę Cię zapewnić, że w Polsce leczeniem zakażeń HPV zajmuje się kilku specjalistów, co jest normalną praktyką i świadczy o kompleksowym podejściu do problemu. Kluczem jest wybranie tego, który najlepiej odpowiada Twojej konkretnej sytuacji.
Kiedy Twoim pierwszym i właściwym wyborem będzie dermatolog-wenerolog?
Jeśli zauważyłeś brodawki płciowe zlokalizowane na zewnętrznych narządach płciowych (takich jak prącie, moszna u mężczyzn; wargi sromowe u kobiet), w pachwinach lub w okolicy odbytu, Twoim pierwszym i najwłaściwszym wyborem powinien być dermatolog, często specjalizujący się również w wenerologii. Dermatolog zajmuje się diagnozowaniem i leczeniem chorób skóry oraz błon śluzowych, które są widoczne i dostępne do badania wzrokowego. To właśnie ten specjalista ma największe doświadczenie w rozpoznawaniu i usuwaniu kłykcin kończystych w tych obszarach.
W jakich sytuacjach konsultacja z urologiem jest absolutnie konieczna?
Konsultacja z urologiem jest absolutnie konieczna, gdy zmiany, takie jak kłykciny, występują wewnątrz cewki moczowej. To bardzo specyficzna lokalizacja, która wymaga specjalistycznej wiedzy i narzędzi. Ponadto, jeśli oprócz widocznych zmian odczuwasz inne problemy z układem moczowym, takie jak ból podczas oddawania moczu, zmiana strumienia moczu czy częstomocz, urolog będzie najbardziej odpowiednim lekarzem. Urolog specjalizuje się w chorobach układu moczowo-płciowego mężczyzn, więc jego kompetencje są kluczowe w tych specyficznych przypadkach, zapewniając kompleksową diagnostykę i leczenie.
A może ginekolog lub proktolog? Rola innych specjalistów w diagnostyce HPV
Warto pamiętać, że w diagnostyce i leczeniu HPV mogą być zaangażowani również inni specjaliści. Dla kobiet z podejrzeniem zakażenia HPV podstawowym specjalistą jest ginekolog, który zajmuje się diagnostyką i leczeniem zmian w obrębie żeńskich narządów płciowych, w tym szyjki macicy, pochwy i sromu. Jeśli natomiast zmiany występują głębiej, wewnątrz kanału odbytu, konieczna może okazać się wizyta u proktologa, który specjalizuje się w chorobach jelita grubego i odbytu. W niektórych, bardziej złożonych przypadkach, może być potrzebna współpraca kilku specjalistów, aby zapewnić pacjentowi najbardziej kompleksową i skuteczną opiekę.
Jak przygotować się do wizyty, by zminimalizować stres? Przebieg konsultacji krok po kroku
Wizyta u lekarza z problemem w okolicach intymnych może być stresująca, to naturalne. Moje doświadczenie pokazuje jednak, że odpowiednie przygotowanie może znacznie zminimalizować ten stres i sprawić, że konsultacja będzie znacznie bardziej efektywna. Pamiętaj, że lekarz jest po to, aby Ci pomóc, a otwartość i szczerość to podstawa prawidłowej diagnozy i skutecznego leczenia.
Pierwsza wizyta: Jakie pytania zada Ci lekarz i o czym warto poinformować?
Podczas pierwszej wizyty lekarz będzie chciał zebrać jak najwięcej informacji o Twoim stanie zdrowia. Bądź przygotowany na pytania dotyczące historii Twoich dolegliwości, a także ogólnego stanu zdrowia. Ważne jest, abyś był szczery i otwarty to pozwoli lekarzowi postawić trafną diagnozę. Warto z góry przygotować sobie listę przyjmowanych leków, informacje o ewentualnych alergiach, nałogach oraz wcześniejszych chorobach czy zabiegach. Pamiętaj, że każdy szczegół może być istotny.Poniżej przedstaw przykładowe pytania, które mogą paść podczas wizyty:
- Kiedy zauważyłeś/aś zmiany i jak wyglądają?
- Czy odczuwasz ból, swędzenie, pieczenie lub inne dolegliwości?
- Czy masz stałego partnera/partnerkę, czy też często zmieniasz partnerów seksualnych?
- Czy stosujesz antykoncepcję barierową (prezerwatywy)?
- Czy w przeszłości chorowałeś/aś na inne choroby przenoszone drogą płciową?
Od badania wzrokowego po testy DNA: Jak wygląda nowoczesna diagnostyka zmian HPV?
Diagnostyka zmian wywołanych przez HPV zazwyczaj rozpoczyna się od dokładnego badania fizykalnego. Lekarz ogląda zmienione obszary skóry i błon śluzowych, szukając charakterystycznych cech kłykcin kończystych. Aby uzyskać bardziej szczegółowy obraz, może wykorzystać dermatoskop specjalne urządzenie powiększające, które pozwala na dokładniejszą ocenę struktury zmian. W niektórych przypadkach, zwłaszcza gdy zmiany są nietypowe lub w celu określenia typu wirusa, zleca się testy na obecność DNA wirusa HPV, pobierając materiał do badania laboratoryjnego. Jeśli istnieją wątpliwości diagnostyczne lub podejrzenie zmian przednowotworowych, konieczne może być pobranie niewielkiego wycinka tkanki do badania histopatologicznego pod mikroskopem. Wszystkie te kroki mają na celu postawienie precyzyjnej diagnozy i zaplanowanie najskuteczniejszego leczenia.
- Badanie fizykalne: Lekarz dokładnie ogląda zmienione obszary skóry i błon śluzowych.
- Dermatoskopia: Użycie specjalnego urządzenia (dermatoskopu) do powiększenia i dokładniejszej oceny zmian.
- Testy na obecność DNA wirusa HPV: W niektórych przypadkach, zwłaszcza gdy zmiany są nietypowe lub w celu określenia typu wirusa, pobiera się materiał do badania laboratoryjnego.
- Biopsja i badanie histopatologiczne: W przypadku wątpliwości diagnostycznych lub podejrzenia zmian przednowotworowych, pobiera się niewielki wycinek tkanki do analizy pod mikroskopem.
Leczenie HPV: Jakie masz opcje i która będzie dla Ciebie najskuteczniejsza?
Kiedy diagnoza zostanie postawiona, kolejnym krokiem jest wybór odpowiedniej metody leczenia. Chcę Cię zapewnić, że istnieje wiele skutecznych opcji, a decyzja o tym, która będzie dla Ciebie najlepsza, zależy od wielu czynników między innymi od wielkości, liczby i lokalizacji zmian, a także Twojego ogólnego stanu zdrowia. Lekarz dobierze najbardziej optymalną strategię leczenia, abyś mógł jak najszybciej wrócić do pełni zdrowia.
Leki na receptę do stosowania w domu: Kiedy maści i kremy są wystarczające?
W przypadku małych, pojedynczych zmian lub jako uzupełnienie innych metod leczenia, lekarz może zalecić stosowanie preparatów miejscowych w formie maści lub kremów. Najczęściej są to preparaty zawierające podofilotoksynę lub imikwimod. Działają one poprzez niszczenie komórek brodawek lub stymulowanie układu odpornościowego do walki z wirusem. Pamiętaj, że są to leki na receptę i wymagają ścisłego przestrzegania zaleceń lekarza co do sposobu aplikacji i czasu trwania terapii. Niewłaściwe użycie może prowadzić do podrażnień lub braku skuteczności.
Nowoczesne zabiegi gabinetowe: Krioterapia, laser czy elektrokoagulacja co wybrać?
Gdy zmiany są większe, liczniejsze lub nie reagują na leczenie miejscowe, konieczne stają się zabiegi gabinetowe. Do najczęściej stosowanych i najskuteczniejszych metod należą:
- Krioterapia (wymrażanie ciekłym azotem): Polega na zamrażaniu brodawek, co prowadzi do ich obumarcia i odpadnięcia. Jest to metoda stosunkowo szybka i dobrze tolerowana, często wybierana przy mniejszych zmianach.
- Elektrokoagulacja (usuwanie prądem elektrycznym): Wykorzystuje prąd elektryczny do spalenia i usunięcia brodawek. Jest skuteczna w przypadku większych zmian i pozwala na precyzyjne usunięcie tkanki.
- Laseroterapia (usuwanie laserem): Precyzyjne usuwanie zmian za pomocą wiązki lasera. Jest szczególnie przydatna w przypadku zmian trudno dostępnych lub rozległych.
Czy leczenie jest bolesne i jak dbać o skórę po zabiegu?
Jedną z najczęstszych obaw pacjentów jest ból związany z leczeniem. Chcę Cię uspokoić większość procedur zabiegowych, takich jak krioterapia, elektrokoagulacja czy laseroterapia, jest przeprowadzana w znieczuleniu miejscowym, co znacznie minimalizuje dyskomfort. Po zabiegu możesz odczuwać niewielki ból, pieczenie czy tkliwość, ale zazwyczaj są to dolegliwości łagodne, które można kontrolować ogólnodostępnymi lekami przeciwbólowymi. Kluczowa jest również odpowiednia pielęgnacja skóry po zabiegu. Lekarz udzieli Ci szczegółowych instrukcji, które zazwyczaj obejmują utrzymanie higieny, unikanie podrażnień, stosowanie zaleconych maści lub kremów oraz unikanie aktywności seksualnej przez pewien czas. Niezwykle ważne są także regularne wizyty kontrolne, aby monitorować proces gojenia i zapobiegać ewentualnym nawrotom.HPV to nie wyrok. Co dalej po diagnozie i jak chronić siebie oraz partnerów?
Diagnoza HPV, choć początkowo może brzmieć niepokojąco, absolutnie nie jest wyrokiem. Chcę, żebyś wiedział, że z wirusem HPV można normalnie żyć, a dzięki odpowiednim środkom ostrożności i profilaktyki, możesz skutecznie zarządzać swoim zdrowiem i chronić swoich partnerów. To moment, by wziąć odpowiedzialność za swoje zdrowie i podjąć świadome decyzje na przyszłość.
Nawroty choroby: Dlaczego mogą się zdarzyć i jak im zapobiegać?
Warto być świadomym, że nawroty kłykcin kończystych są możliwe. Dzieje się tak, ponieważ wirus HPV może pozostawać w uśpieniu w organizmie, a jego aktywacja jest często związana z obniżeniem odporności. Czynniki takie jak stres, niedobory snu, niezdrowa dieta, palenie papierosów czy inne infekcje mogą sprzyjać nawrotom. Aby im zapobiegać, kluczowe jest prowadzenie zdrowego stylu życia, dbanie o odporność, regularne kontrole u lekarza oraz szybka reakcja na pojawienie się nawet najmniejszych nowych zmian. Pamiętaj, że wczesna interwencja zawsze przynosi najlepsze efekty.
Szczepienie przeciwko HPV: Najlepsza inwestycja w zdrowie na przyszłość
Jedną z najskuteczniejszych metod profilaktyki zakażeń HPV i związanych z nimi chorób jest szczepienie. Szczepionki przeciwko HPV chronią przed najgroźniejszymi typami wirusa, odpowiedzialnymi za większość przypadków raka szyjki macicy, ale także za kłykciny kończyste. W Polsce od 2023 roku wprowadzono program bezpłatnych, dobrowolnych szczepień przeciw HPV dla nastolatków, co świadczy o randze problemu i dostępności profilaktyki. Zachęcam Cię do rozmowy z lekarzem na temat szczepienia zarówno dla siebie, jeśli kwalifikujesz się do szczepienia, jak i dla swoich dzieci czy innych bliskich. To prawdziwa inwestycja w zdrowie na przyszłość.
Przeczytaj również: Urolog: Kim jest, co leczy? Objawy i wizyta krok po kroku
Bezpieczne praktyki i szczera rozmowa: Jak dbać o zdrowie seksualne po zakażeniu?
Po zakażeniu HPV dbanie o zdrowie seksualne nabiera szczególnego znaczenia. Kluczowe jest stosowanie bezpiecznych praktyk seksualnych, takich jak używanie prezerwatyw. Należy jednak pamiętać, że prezerwatywy, choć skutecznie chronią przed wieloma chorobami przenoszonymi drogą płciową, nie zapewniają 100% ochrony przed HPV, ponieważ wirus może znajdować się na skórze poza obszarem chronionym. Niezwykle ważne są również regularne badania kontrolne, które pozwolą monitorować Twój stan zdrowia. Przede wszystkim jednak, postaw na otwartą i szczerą komunikację z partnerami seksualnymi. Informowanie o zakażeniu HPV to wyraz odpowiedzialności i troski o zdrowie obu stron. Pamiętaj, że świadomość i edukacja to najlepsi sprzymierzeńcy w walce z wirusem i jego konsekwencjami.