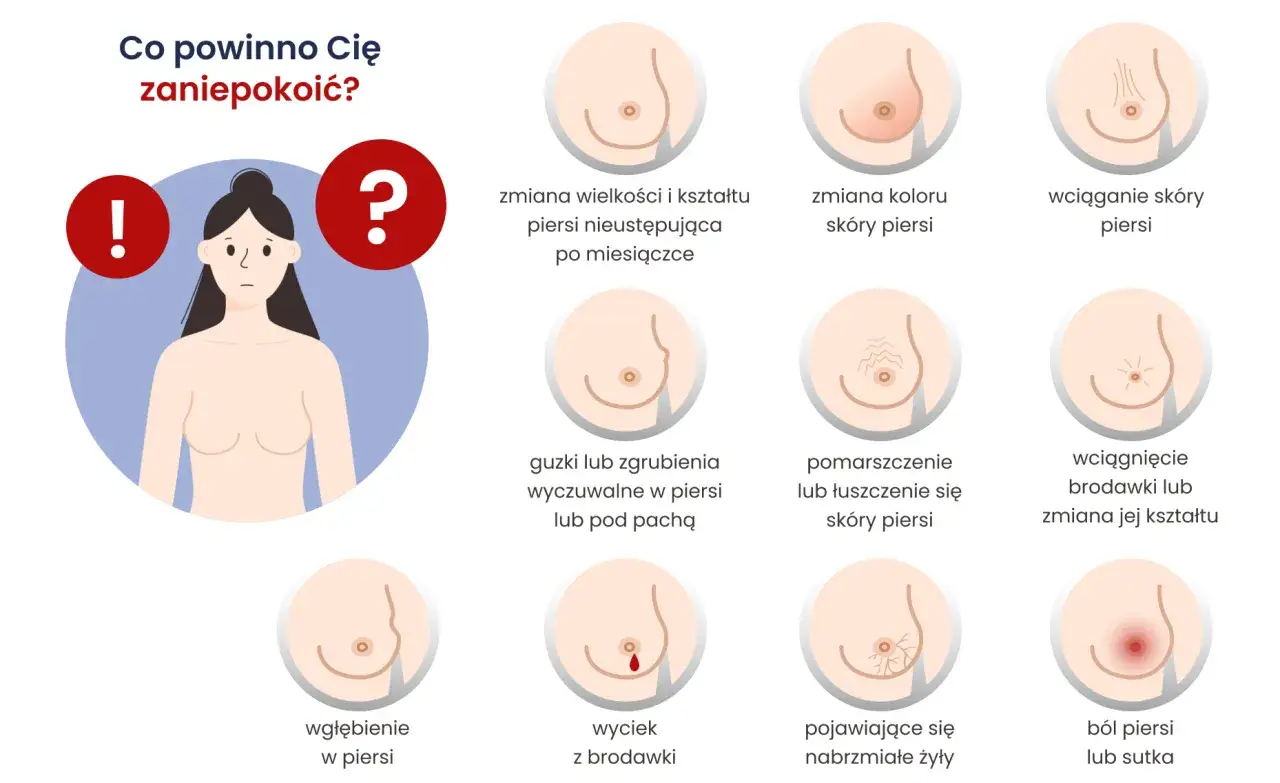
Otrzymanie wyniku badania obrazowego piersi, w którym pojawia się termin „zmiana ogniskowa”, może budzić niepokój. Rozumiem doskonale, że w takiej chwili szukasz rzetelnych i jasnych informacji, które pomogą Ci zrozumieć sytuację i wskażą dalsze kroki. Właśnie po to powstał ten artykuł aby krok po kroku wyjaśnić, co oznacza ten termin, rozwiać najczęstsze obawy i przedstawić, jak wygląda ścieżka diagnostyczna.
Zmiana ogniskowa w piersi to termin radiologiczny, który wymaga dalszej diagnostyki, ale w większości przypadków jest łagodna.
- "Zmiana ogniskowa" to ogólny termin opisujący wyodrębniony obszar w piersi, nie jest diagnozą nowotworową.
- Aż 80% zmian ogniskowych wykrywanych w piersiach ma charakter łagodny.
- Najczęstsze łagodne zmiany to torbiele (cysty) i gruczolakowłókniaki.
- Ostateczne potwierdzenie charakteru zmiany wymaga dalszej diagnostyki, często biopsji.
- Skala BI-RADS pomaga ocenić ryzyko i określić dalsze kroki postępowania.
- Kluczowa jest konsultacja z lekarzem w celu ustalenia indywidualnej ścieżki diagnostycznej i terapeutycznej.
Otrzymałaś wynik z opisem „zmiana ogniskowa w piersi”? Wyjaśniamy krok po kroku, co to oznacza
Czym jest „zmiana ogniskowa”? Uspokajamy: to jeszcze nie diagnoza
Kiedy w opisie badania obrazowego piersi, takiego jak USG czy mammografia, pojawia się sformułowanie „zmiana ogniskowa”, naturalne jest, że w głowie rodzi się wiele pytań i obaw. Chciałabym Cię jednak uspokoić, że „zmiana ogniskowa” to przede wszystkim termin radiologiczny, a nie diagnoza konkretnej choroby, a tym bardziej nie wyrok. Oznacza on po prostu każdy ograniczony, dający się wyodrębnić z otaczającej tkanki obszar, który radiolog zauważył na obrazie.
To nic innego jak pewne odchylenie od jednolitej struktury piersi, które wymaga dalszej weryfikacji. Moje doświadczenie pokazuje, że wiele pacjentek czuje ulgę, gdy dowiaduje się, że to dopiero początek drogi diagnostycznej, a nie jej koniec. To bardzo ważna informacja, która pozwala podejść do sytuacji ze spokojem i racjonalnie.
Dlaczego lekarz używa tego terminu i co on mówi o Twojej piersi?
Lekarze radiolodzy posługują się terminem „zmiana ogniskowa” z kilku powodów. Przede wszystkim jest to precyzyjny sposób na opisanie każdego obszaru, który wyróżnia się na tle zdrowej tkanki piersi. To wstępna obserwacja, która sygnalizuje potrzebę dokładniejszego zbadania danego miejsca.
Dzięki takiemu ogólnemu sformułowaniu, lekarz może wskazać konkretny punkt zainteresowania, nie przesądzając jeszcze o jego charakterze. Może to być zarówno niegroźna torbiel, jak i coś, co wymaga pogłębionej diagnostyki. Celem jest zawsze precyzyjne określenie, czym jest ta zmiana czy jest łagodna, czy potencjalnie złośliwa. Ten termin jest więc niczym drogowskaz, który kieruje dalsze działania diagnostyczne w odpowiednie miejsce w piersi, aby uzyskać pełną i pewną odpowiedź.
Czy zmiana ogniskowa to rak? Najważniejsze fakty, które rozwieją Twoje wątpliwości
Zmiana łagodna a złośliwa poznaj kluczową różnicę
To pytanie jest najczęstsze i najbardziej zrozumiałe, gdy słyszysz o zmianie ogniskowej. Kluczową informacją, którą zawsze staram się przekazać moim pacjentkom, jest fakt, że aż 80% zmian wykrywanych w piersiach ma charakter łagodny. To naprawdę uspokajająca statystyka, która powinna być punktem wyjścia do dalszej diagnostyki.
Radiolog, oceniając zmianę, zwraca uwagę na wiele cech, które mogą sugerować jej łagodny lub złośliwy charakter. Zmiany łagodne często mają regularny kształt, są dobrze odgraniczone od otaczającej tkanki, gładkie i ruchome. Zmiany złośliwe natomiast bywają nieregularne, mają zatarte granice, są twarde, nieprzesuwalne i mogą naciekać na sąsiednie struktury. Pamiętaj jednak, że są to tylko wskazówki ostateczne potwierdzenie charakteru zmiany zawsze wymaga dalszej diagnostyki, często biopsji.
Jakie są najczęstsze łagodne zmiany ogniskowe? Przegląd i charakterystyka
Wśród łagodnych zmian ogniskowych w piersiach wyróżniamy kilka typów, które są spotykane najczęściej. Znajomość ich podstawowych cech może pomóc w zrozumieniu opisu badania:
- Torbiele (cysty): To worki wypełnione płynem, bardzo powszechne, zwłaszcza u kobiet między 30. a 50. rokiem życia. Zwykle są całkowicie łagodne i często zanikają samoistnie lub po punkcji.
- Gruczolakowłókniaki (fibroadenoma): Są to najczęstsze łagodne guzy lite u młodych kobiet (zazwyczaj między 15. a 30. rokiem życia). Charakteryzują się tym, że są dobrze odgraniczone, elastyczne i ruchome pod skórą.
- Tłuszczaki: To łagodne guzy, które rozwijają się z tkanki tłuszczowej. Są miękkie w dotyku i również dobrze odgraniczone.
- Brodawczaki wewnątrzprzewodowe: Niewielkie zmiany rozwijające się w przewodach mlekowych, które czasami mogą powodować wyciek z brodawki sutkowej.
- Zmiany związane z mastopatią (zmiany włóknisto-torbielowate): To szerokie pojęcie obejmujące różne nieregularne zmiany guzowate i zgrubienia, często występujące u kobiet w okresie przedmenopauzalnym. Są wynikiem naturalnych zmian hormonalnych w piersi.
Torbiel, gruczolakowłókniak, tłuszczak co kryje się pod tymi nazwami?
Przyjrzyjmy się bliżej tym najczęściej spotykanym łagodnym zmianom, ponieważ to właśnie one najczęściej kryją się pod ogólnym terminem "zmiana ogniskowa".
Torbiele, zwane również cystami, to nic innego jak małe, okrągłe lub owalne woreczki wypełnione płynem. Są niezwykle powszechne, szczególnie u kobiet w wieku rozrodczym i przed menopauzą, często pojawiają się i znikają wraz z cyklem hormonalnym. Na USG wyglądają bardzo charakterystycznie, co pozwala radiologowi na szybkie i pewne rozpoznanie ich łagodnego charakteru. W niektórych przypadkach, gdy torbiel jest duża i bolesna, można wykonać jej punkcję odciągnięcie płynu cienką igłą, co często przynosi ulgę i sprawia, że torbiel zanika.
Gruczolakowłókniaki to z kolei najczęstsze łagodne guzy lite, które spotykamy u młodych kobiet. Są to zmiany zbudowane zarówno z tkanki gruczołowej, jak i włóknistej. Zazwyczaj są dobrze odgraniczone, gładkie w dotyku i łatwo przesuwają się pod palcami, co jest ich charakterystyczną cechą. Choć są łagodne, w niektórych przypadkach, zwłaszcza gdy rosną lub są duże, lekarz może zalecić ich usunięcie. Nie mają one jednak potencjału złośliwego.
Na koniec wspomnę o tłuszczakach, które są po prostu łagodnymi guzami zbudowanymi z tkanki tłuszczowej. Są miękkie w dotyku i również dobrze odgraniczone. Zazwyczaj nie wymagają interwencji, chyba że są duże i powodują dyskomfort.
Jak wygląda ścieżka diagnostyczna? Zrozum, co Cię czeka
USG i mammografia dlaczego te badania są tak ważne i czym się różnią?
W diagnostyce zmian w piersiach kluczową rolę odgrywają badania obrazowe USG i mammografia. Choć oba służą temu samemu celowi, czyli wykrywaniu zmian, to różnią się techniką i zastosowaniem, często wzajemnie się uzupełniając.
USG piersi jest badaniem z wyboru u młodszych kobiet, zazwyczaj przed 40.-50. rokiem życia. Dzieje się tak, ponieważ piersi młodych kobiet charakteryzują się gęstą, gruczołową budową, która w mammografii może utrudniać ocenę. Ultrasonografia doskonale radzi sobie z gęstą tkanką, a co najważniejsze, pozwala na precyzyjne odróżnienie zmian litych od torbieli wypełnionych płynem. Jest to badanie bezbolesne, nieinwazyjne i nie wykorzystuje promieniowania rentgenowskiego.
Mammografia to natomiast podstawowe badanie przesiewowe dla kobiet po 45.-50. roku życia. Jest to najczulsze badanie w wykrywaniu mikrozwapnień drobnych złogów wapnia, które mogą być jednym z najwcześniejszych objawów raka piersi, często niewidocznych w USG. Mammografia wykorzystuje niskie dawki promieniowania rentgenowskiego i choć bywa niekomfortowa ze względu na ucisk piersi, jej rola w wczesnym wykrywaniu raka jest nieoceniona. Czasem uzupełnia się ją o tomosyntezę (mammografia 3D), która pozwala na jeszcze dokładniejszą ocenę struktury piersi.
Kiedy lekarz decyduje o biopsji i dlaczego nie należy się jej obawiać?
Biopsja to słowo, które często wywołuje największy lęk, ale chciałabym jasno podkreślić: biopsja jest jedynym badaniem, które daje ostateczne potwierdzenie charakteru zmiany czy jest ona łagodna, czy złośliwa. Decyzja o jej wykonaniu zapada, gdy na podstawie badań obrazowych (USG, mammografia, MRI) lekarz nie jest w stanie jednoznacznie określić, czy zmiana jest całkowicie łagodna, lub gdy istnieją jakiekolwiek podejrzenia.
Nie należy się jej obawiać. Wręcz przeciwnie, powinnaś postrzegać ją jako kluczowy krok w diagnostyce. To dzięki biopsji uzyskujemy pewną diagnozę, która pozwala na podjęcie właściwych decyzji terapeutycznych lub, co często się zdarza, rozwiewa wszelkie wątpliwości i przynosi upragniony spokój. Procedura jest zazwyczaj szybka, wykonywana w znieczuleniu miejscowym, a dyskomfort po niej jest minimalny.
Rodzaje biopsji: cienkoigłowa, gruboigłowa, mammotomiczna na czym polegają?
W zależności od charakteru i wielkości zmiany, lekarz może zdecydować o wykonaniu jednego z kilku rodzajów biopsji:
- Biopsja cienkoigłowa (BAC): Polega na pobraniu komórek ze zmiany za pomocą bardzo cienkiej igły, podobnej do tej używanej do pobierania krwi. Jest szybka i mało inwazyjna, ale dostarcza jedynie materiału cytologicznego (komórek), co nie zawsze pozwala na pełną ocenę architektury tkanki.
- Biopsja gruboigłowa (BGI): Jest to bardziej precyzyjna metoda, w której za pomocą grubszej igły pobiera się niewielki fragment tkanki (tzw. wałeczek) do badania histopatologicznego. Pozwala to na dokładniejszą ocenę struktury zmiany i postawienie pewniejszej diagnozy. Zazwyczaj wykonywana jest pod kontrolą USG lub mammografii.
- Biopsja mammotomiczna (biopsja wspomagana próżniowo): To zaawansowana technika, która pozwala na pobranie większej ilości tkanki niż biopsja gruboigłowa, za pomocą specjalnego urządzenia z igłą obrotową i systemem próżniowym. Ma tę zaletę, że w przypadku mniejszych, łagodnych zmian, może ona usunąć zmianę w całości, pełniąc funkcję zarówno diagnostyczną, jak i terapeutyczną.
Jak interpretować opis badania? Odszyfrowujemy kluczowe pojęcia
Skala BI-RADS (0-6): Co Twój wynik mówi o ryzyku i dalszych krokach?
Skala BI-RADS (Breast Imaging Reporting and Data System) to ustandaryzowany system, który pozwala radiologom na jednolitą ocenę wyników badań obrazowych piersi. Jest to niezwykle ważne narzędzie, które nie tylko określa ryzyko złośliwości, ale także wskazuje zalecane dalsze postępowanie. Zrozumienie poszczególnych kategorii jest kluczowe:
- BI-RADS 0: Ocena niekompletna. Oznacza, że badanie nie dostarczyło wystarczających informacji do postawienia diagnozy i konieczne są dodatkowe badania (np. inne projekcje mammograficzne, USG, MRI).
- BI-RADS 1: Wynik prawidłowy (negatywny). Brak zmian ogniskowych lub innych niepokojących cech. Zalecane rutynowe badania przesiewowe.
- BI-RADS 2: Zmiana łagodna. Stwierdzono zmiany o charakterze łagodnym (np. prosta torbiel, typowy gruczolakowłókniak), ryzyko złośliwości wynosi 0%. Zalecane rutynowe badania przesiewowe.
- BI-RADS 3: Zmiana prawdopodobnie łagodna. Ryzyko złośliwości jest bardzo niskie (≤2%). Zazwyczaj zalecana jest kontrola obrazowa za 6 miesięcy, aby upewnić się, że zmiana nie rośnie ani nie zmienia charakteru. W niektórych przypadkach lekarz może rozważyć biopsję.
- BI-RADS 4: Zmiana podejrzana. Istnieje pewne, ale niepewne podejrzenie złośliwości. Ryzyko złośliwości mieści się w przedziale 3-94%. Wskazana jest biopsja w celu postawienia ostatecznej diagnozy. Kategoria ta dzieli się na podgrupy A, B i C, oznaczające rosnący stopień podejrzenia.
- BI-RADS 5: Zmiana o wysokim prawdopodobieństwie złośliwości. Ryzyko złośliwości jest bardzo wysokie (≥95%). Konieczna jest biopsja, aby potwierdzić diagnozę i zaplanować leczenie.
- BI-RADS 6: Zmiana złośliwa potwierdzona histopatologicznie. Oznacza to, że rak piersi został już zdiagnozowany w biopsji, a badanie obrazowe służy do oceny jego rozmiaru i rozprzestrzenienia przed leczeniem.
Co oznaczają terminy takie jak „zmiana lita”, „hypoechogeniczna” czy „mikrozwapnienia”?
W opisie badania obrazowego piersi możesz natknąć się na szereg specjalistycznych terminów. Zrozumienie ich pomoże Ci lepiej przyswoić informacje przekazane przez lekarza:
- Zmiana lita: Ten termin oznacza, że zmiana nie jest wypełniona płynem (jak torbiel), lecz składa się z tkanki. Zmiany lite mogą być zarówno łagodne (np. gruczolakowłókniak), jak i złośliwe, dlatego wymagają dalszej diagnostyki w celu określenia ich charakteru.
- Hypoechogeniczna: To określenie pojawia się w opisach USG i oznacza, że dany obszar na obrazie jest ciemniejszy niż otaczająca go tkanka. Często zmiany lite, zarówno łagodne, jak i złośliwe, wykazują cechy hypoechogeniczności. Nie jest to samo w sobie wskaźnik złośliwości, ale zwraca uwagę radiologa.
- Mikrozwapnienia: Są to bardzo drobne złogi wapnia, które mogą być widoczne w mammografii. Mogą być rozproszone i łagodne (np. związane z naturalnymi procesami starzenia się piersi), ale gdy występują w skupiskach, mają nieregularny kształt lub są pleomorficzne (różnokształtne), mogą być wczesnym objawem raka piersi. Dlatego ich obecność często wymaga dalszej diagnostyki, w tym biopsji.
Wykryto u Ciebie zmianę ogniskową co robić dalej?
Dlaczego konsultacja z lekarzem to jedyny słuszny i bezpieczny krok?
Po otrzymaniu wyniku badania, w którym pojawia się określenie „zmiana ogniskowa”, absolutnie kluczowe jest jak najszybsze skonsultowanie się z lekarzem. Nie próbuj samodzielnie interpretować wyników ani szukać diagnozy w internecie, ponieważ może to prowadzić do niepotrzebnego stresu lub, co gorsza, do błędnych wniosków. Specjalista onkolog, chirurg onkolog lub doświadczony ginekolog jest jedyną osobą, która ma wiedzę i doświadczenie, aby prawidłowo ocenić wszystkie aspekty Twojej sytuacji.Lekarz nie tylko zinterpretuje wyniki wszystkich badań obrazowych (USG, mammografia, ewentualnie MRI) i oceni kategorię BI-RADS, ale także weźmie pod uwagę Twój indywidualny wywiad medyczny, historię chorób w rodzinie oraz inne czynniki ryzyka. Tylko na tej podstawie będzie mógł zaplanować dalsze, indywidualnie dopasowane postępowanie diagnostyczne lub terapeutyczne. To jest Twoja droga do spokoju i pewności.
Obserwacja, leczenie czy usunięcie? Jakie mogą być zalecenia?
Dalsze postępowanie po wykryciu zmiany ogniskowej jest zawsze ściśle uzależnione od jej charakteru, wielkości, dynamiki zmian oraz kategorii BI-RADS. Istnieje kilka możliwych scenariuszy, które lekarz może zalecić:
- Obserwacja: Jeśli zmiana zostanie zakwalifikowana jako łagodna (np. BI-RADS 2) lub prawdopodobnie łagodna (BI-RADS 3), lekarz może zalecić regularne badania kontrolne (np. USG co 6-12 miesięcy). Ma to na celu monitorowanie, czy zmiana nie rośnie lub nie zmienia swojego charakteru. W wielu przypadkach, szczególnie przy torbielach, zmiany te mogą samoistnie zanikać.
- Leczenie: W niektórych przypadkach, np. przy pewnych rodzajach mastopatii, lekarz może zalecić leczenie farmakologiczne, np. hormonalne, które może pomóc w zmniejszeniu dolegliwości lub wpływać na zmiany w piersiach.
- Usunięcie (chirurgiczne): Decyzja o usunięciu zmiany zapada, gdy jest ona podejrzana (BI-RADS 4), wysoce podejrzana (BI-RADS 5) lub gdy biopsja potwierdziła jej złośliwy charakter (BI-RADS 6). Usunięcie może być również zalecane w przypadku dużych, szybko rosnących gruczolakowłókniaków, które powodują dyskomfort, mimo że są łagodne.
Pamiętaj, że każda decyzja jest podejmowana indywidualnie, w oparciu o pełen obraz kliniczny i diagnostyczny. Zaufaj swojemu lekarzowi i zadawaj pytania, aby w pełni zrozumieć proponowany plan działania.
Profilaktyka i samobadanie jak dbać o zdrowie piersi na co dzień?
Jak i kiedy prawidłowo wykonywać samobadanie piersi?
Samobadanie piersi to prosta, ale niezwykle ważna metoda wczesnego wykrywania zmian. Regularne wykonywanie samobadania pozwala Ci poznać własne piersi, ich naturalną strukturę i szybko zauważyć wszelkie odstępstwa. Zalecam, abyś wykonywała je raz w miesiącu, najlepiej między 6. a 9. dniem cyklu miesiączkowego, kiedy piersi są najmniej obrzmiałe i tkliwe. Kobiety po menopauzie powinny wybrać stały dzień miesiąca.
Oto podstawowe kroki:
- Przed lustrem: Obejrzyj swoje piersi, najpierw z rękami opuszczonymi, następnie z uniesionymi nad głową i z rękami opartymi na biodrach, napinając mięśnie klatki piersiowej. Zwróć uwagę na wszelkie zmiany w kształcie, rozmiarze, kolorze skóry, brodawce sutkowej (np. wciągnięcie, wyciek).
- Pod prysznicem lub na leżąco: Unieś jedną rękę nad głowę. Palcami drugiej dłoni (środkowymi trzema palcami, płasko ułożonymi) delikatnie, ale stanowczo badaj pierś, wykonując ruchy koliste, promieniste lub góra-dół. Zacznij od pachy, przesuwając się w kierunku mostka, a następnie od obojczyka w dół, aż pod pierś. Zwróć uwagę na wszelkie zgrubienia, guzki, nierówności. Uciśnij delikatnie brodawkę sutkową, sprawdzając, czy nie ma wycieku.
Przeczytaj również: USG piersi: Kiedy robić? Optymalny czas i częstotliwość
Regularne badania kontrolne Twój najważniejszy sprzymierzeniec w dbaniu o zdrowie
Samobadanie jest cennym uzupełnieniem, ale nie zastąpi profesjonalnych badań kontrolnych. Regularne badania profilaktyczne, takie jak USG piersi i mammografia, są Twoim najważniejszym sprzymierzeńcem w dbaniu o zdrowie piersi i wczesnym wykrywaniu ewentualnych zmian. Pamiętaj, że wczesne wykrycie raka piersi znacząco zwiększa szanse na pełne wyleczenie.
Zgodnie z zaleceniami, kobiety po 40. roku życia powinny regularnie wykonywać USG piersi, a po 45.-50. roku życia mammografię (częstotliwość ustala lekarz, zazwyczaj co 2 lata, a w grupach ryzyka częściej). Nie lekceważ tych badań to inwestycja w Twoje zdrowie i spokój ducha. Bądź proaktywna, dbaj o siebie i nie bój się szukać profesjonalnej pomocy. Twoje zdrowie jest w Twoich rękach!