Cukrzyca to przewlekła choroba metaboliczna, w której organizm nie utrzymuje glukozy w bezpiecznym zakresie. Najczęściej przez długi czas rozwija się bez spektakularnych objawów, dlatego tak ważne są szybkie sygnały ostrzegawcze, właściwa diagnostyka i codzienne nawyki, które realnie stabilizują glikemię. W tym artykule porządkuję to, co najważniejsze: przyczyny, objawy, badania, leczenie i praktyczne działania, które pomagają uniknąć powikłań.
Najważniejsze informacje, które porządkują temat
- Problem zaczyna się zwykle od niedoboru insuliny albo od oporności tkanek na jej działanie.
- Najczęstsze sygnały ostrzegawcze to wzmożone pragnienie, częste oddawanie moczu, senność i spadek energii.
- Rozpoznanie opiera się na badaniach laboratoryjnych, a nie na jednym pomiarze wykonanym w domu.
- Największą różnicę daje połączenie diety, ruchu, kontroli masy ciała i dobrze dobranego leczenia.
- Nieprawidłowa glikemia uszkadza przede wszystkim oczy, nerki, naczynia, nerwy i stopy.
Dlaczego organizm przestaje panować nad glukozą
W praktyce problem zaczyna się wtedy, gdy trzustka nie produkuje wystarczająco dużo insuliny albo tkanki przestają na nią dobrze reagować. Insulina działa jak klucz, który pozwala glukozie wejść do komórek i zostać wykorzystanej jako energia. Gdy ten mechanizm się psuje, glukoza pozostaje we krwi, a z czasem pojawia się przeciążenie całego organizmu.
Najczęściej spotykam trzy główne scenariusze: autoimmunologiczne uszkodzenie komórek trzustki, stopniowo narastającą insulinooporność oraz zaburzenia wykrywane po raz pierwszy w ciąży. Każdy z nich wygląda trochę inaczej, ale skutki są podobne, jeśli glikemia długo pozostaje za wysoka. Właśnie dlatego warto patrzeć nie tylko na nazwę rozpoznania, lecz także na mechanizm, który za nim stoi.
| Postać | Co dzieje się w organizmie | Kto choruje najczęściej | Co zwykle jest potrzebne |
|---|---|---|---|
| Typ 1 | Trzustka wytwarza bardzo mało insuliny albo nie wytwarza jej wcale. | Dzieci, młodzież, młodzi dorośli, ale nie tylko. | Insulina od początku leczenia. |
| Typ 2 | Najpierw pojawia się insulinooporność, a później także osłabienie wydzielania insuliny. | Dorośli, osoby z nadwagą, ale coraz częściej także młodsi. | Zmiana stylu życia, leki, czasem insulina. |
| Postać ciążowa | Hiperglikemia ujawnia się w trakcie ciąży i wymaga ścisłej kontroli. | Kobiety ciężarne, zwłaszcza z dodatkowymi czynnikami ryzyka. | Dieta, ruch, a w części przypadków również insulina. |
Warto zapamiętać jedno: sama nazwa rozpoznania nie mówi jeszcze wszystkiego. O dalszym postępowaniu decydują wiek, masa ciała, choroby towarzyszące i to, jak długo utrzymują się zaburzenia. Skoro mechanizm jest już jasny, przechodzę do objawów, bo to właśnie one najczęściej skłaniają pacjenta do pierwszej wizyty.
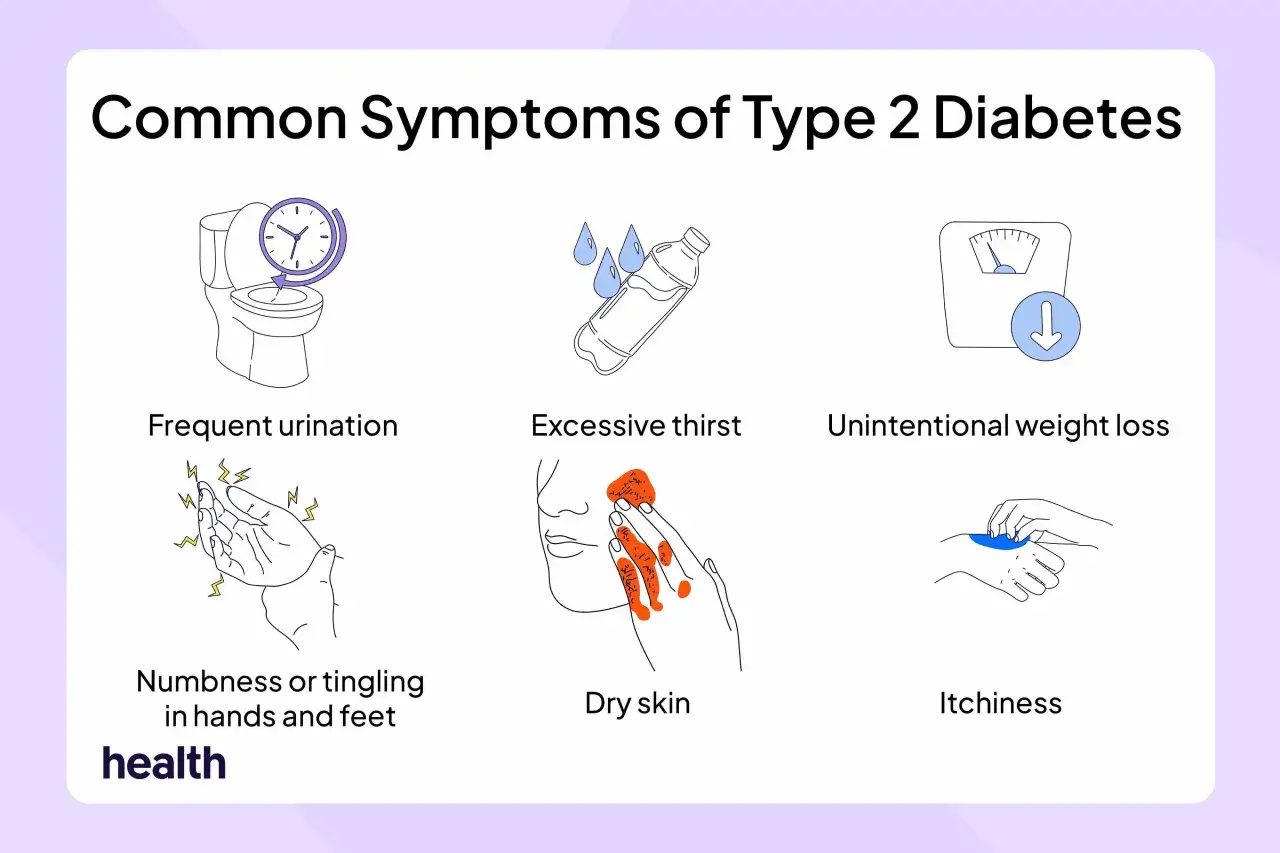
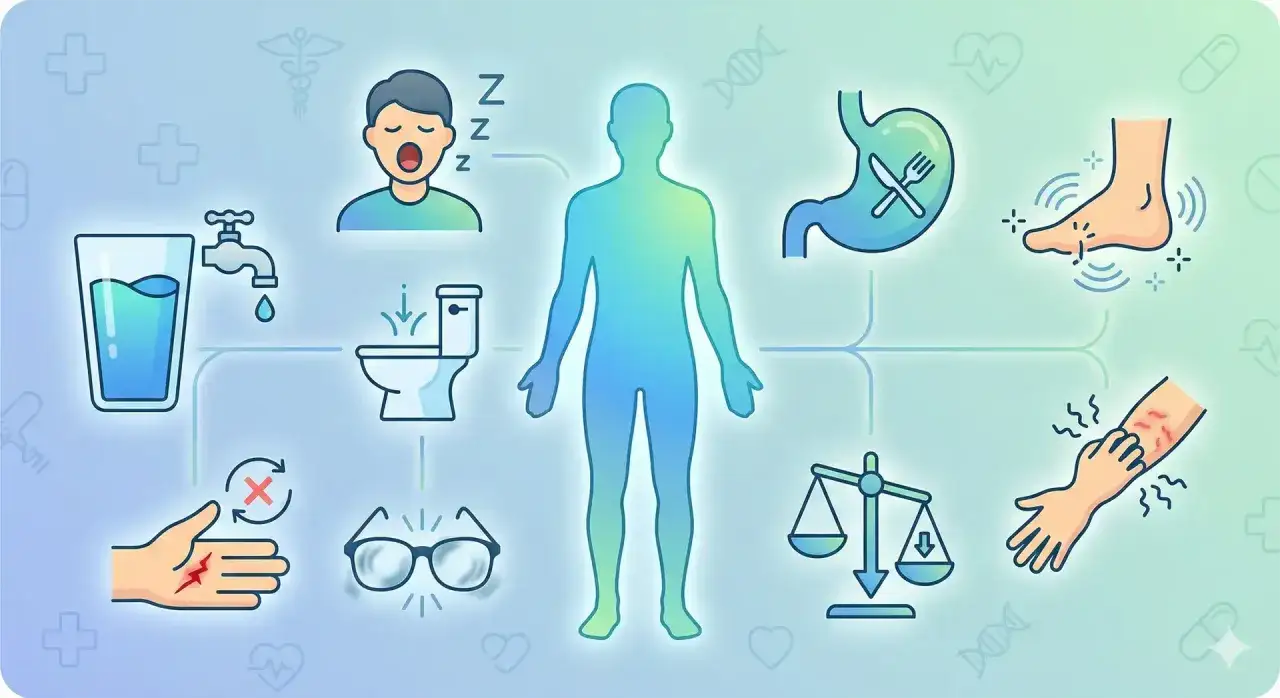
Jak rozpoznać pierwsze sygnały, które najczęściej umykają
NFZ przypomina, że najczęstsze sygnały ostrzegawcze to wielomocz, wzmożone pragnienie i osłabienie. W codziennej praktyce dokładnie tak to wygląda: pacjent czuje, że pije więcej niż zwykle, częściej wstaje do toalety w nocy i ma wrażenie, że energia znika szybciej niż dawniej. U części osób dochodzi do tego zamazany obraz, senność po posiłkach albo niewyjaśniony spadek masy ciała.
- Częste oddawanie moczu, także nocą.
- Silne pragnienie i suchość w ustach.
- Zmęczenie, senność, trudność z koncentracją.
- Niewyjaśniony spadek masy ciała.
- Pogorszenie widzenia.
- Nawracające infekcje skóry, dróg moczowych lub zakażenia grzybicze.
W typie 2 objawy bywają łagodne i przez to łatwo je zlekceważyć. W typie 1 mogą pojawić się gwałtowniej, czasem w ciągu kilku dni lub tygodni. Z mojego punktu widzenia najbardziej niebezpieczne jest właśnie to, że brak dramatycznych objawów bywa mylący.
Są też sygnały alarmowe, których nie warto obserwować w domu dłużej niż to konieczne: nudności, wymioty, ból brzucha, przyspieszony oddech, narastająca senność, dezorientacja albo zapach acetonu z ust. W takiej sytuacji potrzebna jest pilna pomoc medyczna, bo może chodzić o ciężkie odwodnienie lub ostrą dekompensację metaboliczną. Następny krok to już nie domysły, tylko konkretne badania.
Jak potwierdza się rozpoznanie
Tu lubię być bardzo precyzyjna: pojedynczy wynik z glukometru może zwrócić uwagę, ale rozpoznanie opiera się na badaniach laboratoryjnych. Lekarz zwykle zleca glukozę na czczo, doustny test tolerancji glukozy albo hemoglobinę glikowaną, czyli badanie pokazujące średnią glikemię z ostatnich tygodni. Jeśli wynik jest graniczny, badanie trzeba powtórzyć lub uzupełnić o kolejny test.
| Badanie | Wynik prawidłowy | Wynik graniczny | Wartość rozpoznająca |
|---|---|---|---|
| Glikemia na czczo | 70-99 mg/dl | 100-125 mg/dl | 126 mg/dl lub więcej w powtórzonych pomiarach |
| OGTT po 120 minutach | Poniżej 140 mg/dl | 140-199 mg/dl | 200 mg/dl lub więcej |
| HbA1c | Najczęściej nie służy do samodzielnej oceny zdrowia | Wymaga interpretacji przez lekarza | 6,5% lub więcej |
| Glikemia przygodna z objawami | Nie dotyczy | Nie dotyczy | 200 mg/dl lub więcej |
W praktyce wynik na granicy normy często oznacza stan ostrzegawczy, a nie jeszcze pełne rozpoznanie. To dobry moment, by nie czekać biernie, tylko sprawdzić, czy problem powtarza się po kilku tygodniach i czy nie towarzyszą mu inne czynniki ryzyka, takie jak nadwaga, nadciśnienie albo mała aktywność fizyczna. Kiedy diagnoza jest już jasna, najważniejsze staje się leczenie dopasowane do sytuacji pacjenta.
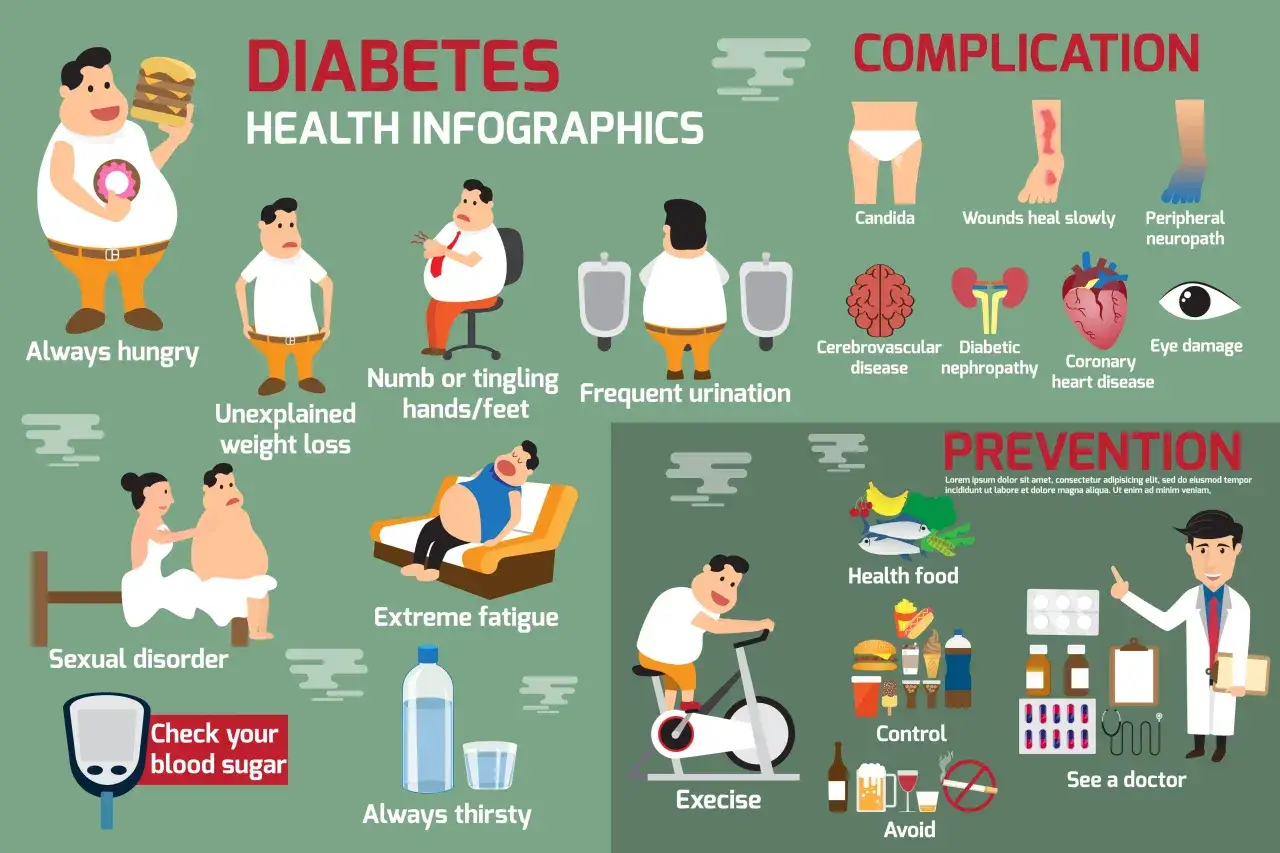
Leczenie, które naprawdę działa na co dzień
W leczeniu nie szukam jednego cudownego elementu, bo takiego po prostu nie ma. Najlepsze efekty daje zestaw kilku działań: dobrze dobrane leki, regularny ruch, rozsądna dieta, redukcja masy ciała tam, gdzie jest potrzebna, oraz systematyczna kontrola wyników. To brzmi prosto, ale właśnie konsekwencja robi największą różnicę.
W typie 1 podstawą jest insulina, bo bez niej organizm nie poradzi sobie z utrzymaniem glikemii. W typie 2 leczenie zwykle zaczyna się od zmiany stylu życia, a lekarz może dołączyć metforminę lub inne leki, jeśli same nawyki nie wystarczają. Coraz częściej stosuje się też nowoczesne grupy leków, takie jak inhibitory SGLT2, które pomagają wydalać nadmiar glukozy z moczem, oraz agoniści receptora GLP-1, które zmniejszają apetyt i poprawiają kontrolę metaboliczną.
W codziennym monitorowaniu bardzo pomagają glukometr albo ciągły monitoring glikemii. Ten drugi pokazuje nie tylko pojedynczy wynik, ale też trend, czyli to, czy glukoza rośnie, spada czy utrzymuje się zbyt długo na podwyższonym poziomie. To szczególnie przydatne wtedy, gdy leczenie wymaga korekty albo gdy pacjent miewa wahania po posiłkach.
Warto też pamiętać o rzeczach, które często schodzą na dalszy plan, a nie powinny: ciśnienie tętnicze, lipidogram, stan nerek, badanie stóp i kontrola okulistyczna. Z perspektywy długofalowej to właśnie one decydują o tym, czy choroba pozostanie dobrze opanowana, czy zacznie generować powikłania. Po tej części naturalnie pojawia się pytanie o codzienne nawyki, bo one są fundamentem całego planu.
Dieta i ruch, czyli fundament, który zwykle daje największy efekt
Jeśli miałabym wskazać dwa elementy, które najczęściej poprawiają wyniki bez wielkiej technologii, wybrałabym dietę i ruch. Nie chodzi o restrykcje dla samej zasady, tylko o stabilne, realistyczne nawyki. Najlepiej działa to, co da się utrzymać przez miesiące, a nie przez pięć dni.
- Jedz regularnie i unikaj długich przerw, jeśli po nich zwykle nadrabiasz dużym posiłkiem.
- W każdym większym posiłku zadbaj o warzywa, białko i źródło węglowodanów złożonych.
- Ogranicz słodkie napoje, desery i wysoko przetworzone przekąski.
- Celuj w co najmniej 150 minut umiarkowanej aktywności tygodniowo, na przykład szybkiego marszu, jazdy na rowerze albo pływania.
- Dodaj 10-15 minut spaceru po posiłku, jeśli zauważasz wyraźne skoki glikemii po jedzeniu.
- Jeśli stosujesz insulinę lub leki obniżające glukozę, planuj wysiłek tak, by nie prowokować niedocukrzenia.
Najczęstszy błąd? Próba naprawy wszystkiego naraz. Zdecydowanie lepiej działa jeden konkretny krok dziennie niż perfekcyjny plan, który po tygodniu ląduje w szufladzie. Zmiana nie musi być spektakularna, ma być wykonalna. Gdy ten fundament już stoi, warto spojrzeć na to, czego najbardziej trzeba pilnować, żeby nie dopuścić do trwałych uszkodzeń.
Jakich powikłań nie wolno bagatelizować
WHO podaje, że na świecie żyje z tą chorobą około 830 milionów osób, a ponad połowa nie otrzymuje leczenia. Ten fakt dobrze pokazuje, dlaczego powikłania są tak ważne: nie chodzi tylko o samą glukozę, ale o cały łańcuch zdarzeń, który z czasem dotyka naczyń, narządów i nerwów. Im dłużej utrzymuje się hiperglikemia, tym większe ryzyko uszkodzeń.
- Oczy - pogorszenie widzenia i retinopatia, która może rozwijać się skrycie.
- Nerki - białkomocz, spadek wydolności nerek i przewlekła choroba nerek.
- Nerwy - drętwienie, pieczenie stóp, zaburzenia czucia.
- Stopy - otarcia, trudno gojące się rany, zakażenia i zespół stopy cukrzycowej.
- Serce i naczynia - wyższe ryzyko zawału, udaru i miażdżycy.
Najbardziej praktyczna zasada jest prosta: nie czekaj na objawy powikłań, bo one często pojawiają się późno. Regularne badania kontrolne są dużo tańsze niż leczenie ich skutków, a do tego dają szansę zareagować, zanim uszkodzenia staną się trwałe. Z tego właśnie powodu ostatnia część artykułu ma charakter działania, nie teorii.
Co warto zrobić już przy pierwszych odchyleniach glikemii
Gdy wyniki zaczynają wychodzić poza normę, najgorsze, co można zrobić, to czekać aż problem sam się uspokoi. W praktyce najlepiej działa szybki, uporządkowany plan.
- Powtórz glukozę na czczo w laboratorium, jeśli pierwszy wynik był nieprawidłowy.
- Poproś lekarza o HbA1c i, jeśli trzeba, o doustny test tolerancji glukozy.
- Sprawdź masę ciała, ciśnienie, lipidogram oraz podstawowe parametry nerkowe.
- Ogranicz słodkie napoje i jedzenie „na szybko” między posiłkami.
- Wprowadź codzienny ruch, najlepiej taki, który da się utrzymać bez presji.
- Jeśli pojawiają się nudności, wymioty, splątanie albo silne osłabienie, szukaj pilnej pomocy.
Najlepszy moment na działanie to etap, na którym glikemia dopiero zaczyna się rozjeżdżać, a nie moment, w którym pojawiają się już powikłania. Im szybciej zareaguje się na pierwsze odchylenia, tym większa szansa na spokojniejsze leczenie i dłuższą ochronę narządów, które najbardziej cierpią w tej chorobie.