Dulaglutyd, znany w Polsce jako Trulicity, to jeden z tych leków, o których warto wiedzieć więcej niż tylko to, że podaje się je w zastrzyku. W tym artykule wyjaśniam, jak działa, kiedy ma realny sens w cukrzycy typu 2, jak wygląda dawkowanie i na co trzeba uważać, żeby terapia była bezpieczna i przewidywalna. Dorzucam też praktyczne porównanie z innymi lekami przeciwcukrzycowymi, bo właśnie tam najczęściej rodzą się najważniejsze decyzje.
Najważniejsze informacje o leczeniu dulaglutydem
- To lek z grupy agonistów receptora GLP-1, podawany podskórnie raz w tygodniu.
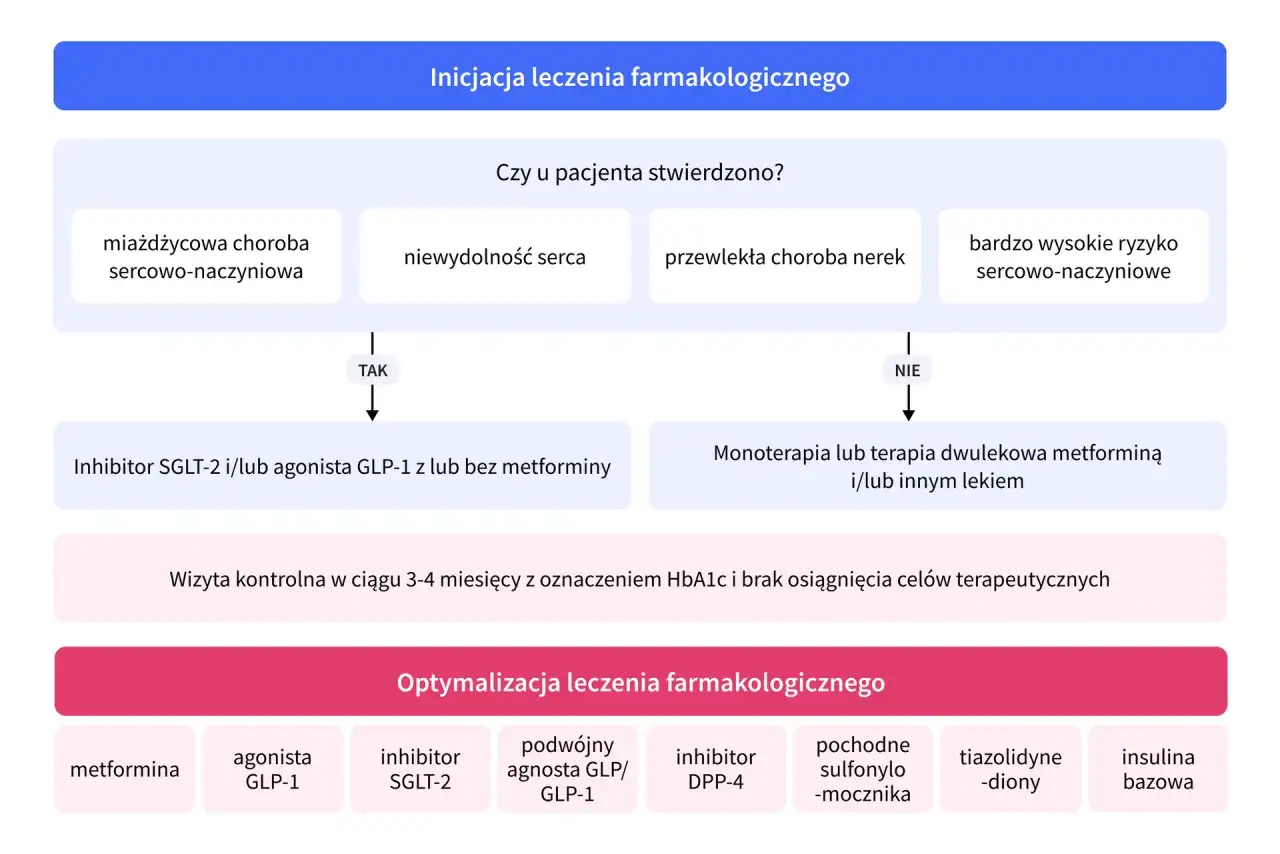
- Stosuje się go w cukrzycy typu 2 jako uzupełnienie diety i ruchu, najczęściej gdy sama metformina nie wystarcza lub nie jest odpowiednia.
- Typowa dawka początkowa u dorosłych to 0,75 mg raz w tygodniu w monoterapii albo 1,5 mg raz w tygodniu jako leczenie dodane.
- Najczęstsze działania niepożądane dotyczą przewodu pokarmowego: nudności, wymioty, biegunka i ból brzucha.
- Lek nie jest przeznaczony dla osób z cukrzycą typu 1 ani do leczenia kwasicy ketonowej.
- W połączeniu z insuliną lub pochodnymi sulfonylomocznika rośnie ryzyko hipoglikemii, więc czasem trzeba skorygować dawki innych leków.
Czym jest dulaglutyd i jak działa
W praktyce widzę, że najwięcej nieporozumień zaczyna się od samego mechanizmu. To nie jest „kolejny zastrzyk na cukier”, tylko lek inkretynowy z grupy agonistów receptora GLP-1. Mówiąc prościej: naśladuje naturalny hormon jelitowy, który pomaga organizmowi lepiej reagować na posiłek.
Efekt jest wielotorowy. Lek zwiększa wydzielanie insuliny wtedy, gdy glukoza jest podwyższona, ogranicza wydzielanie glukagonu, spowalnia opróżnianie żołądka i zwiększa uczucie sytości. Dzięki temu cukier po posiłkach zwykle rośnie mniej gwałtownie, a u części pacjentów pojawia się też niewielki spadek masy ciała.
- Insulina pomaga komórkom pobierać glukozę z krwi.
- Glukagon działa odwrotnie, podnosi glikemię, więc jego ograniczenie jest korzystne.
- Wolniejsze opróżnianie żołądka sprawia, że wzrost glukozy po jedzeniu bywa łagodniejszy.
To właśnie ten profil działania sprawia, że lek bywa ceniony nie tylko za skuteczność, ale i za wygodę stosowania. Raz w tygodniu to dla wielu osób ogromna różnica organizacyjna. Z tego mechanizmu wynika jednak także to, kiedy preparat ma sens, a kiedy lepiej szukać innego rozwiązania.
Kiedy ten lek ma największy sens
Najczęściej rozważam go w sytuacji, gdy cukrzyca typu 2 nie jest już dobrze kontrolowana samą dietą, ruchem i podstawowym leczeniem doustnym. To lek dla osób, u których celem jest nie tylko obniżenie HbA1c, ale też wygodniejszy schemat terapii i czasem dodatkowy efekt metaboliczny w postaci niewielkiej redukcji masy ciała.
W praktyce lek pojawia się najczęściej wtedy, gdy:
- metformina nie wystarcza do opanowania glikemii,
- metformina jest źle tolerowana albo przeciwwskazana,
- potrzebne jest leczenie dodane do kilku leków przeciwcukrzycowych,
- pacjentowi zależy na schemacie raz w tygodniu, a nie codziennie,
- lekarz chce ograniczyć ryzyko przyrostu masy ciała w porównaniu z niektórymi innymi terapiami.
Nie traktowałbym go jako uniwersalnego rozwiązania dla każdego chorego z cukrzycą typu 2. To dobry wybór w określonych scenariuszach, ale decyzja powinna wynikać z aktualnego HbA1c, chorób współistniejących, tolerancji innych leków i ryzyka hipoglikemii. Skoro wiadomo już, kiedy ma sens, pora przejść do tego, jak naprawdę wygląda stosowanie w praktyce.
Jak wygląda dawkowanie i samodzielne podawanie leku
Ten preparat podaje się podskórnie w brzuch, udo albo górną część ramienia. Nie podaje się go dożylnie ani domięśniowo. Zastrzyk można wykonać o dowolnej porze dnia, z jedzeniem albo bez, a dzień tygodnia da się zmienić, o ile od poprzedniej dawki minęły co najmniej 3 dni, czyli 72 godziny.
U dorosłych dawkowanie zwykle wygląda tak:
- Monoterapia - 0,75 mg raz w tygodniu.
- Leczenie dodane - 1,5 mg raz w tygodniu.
- Jeśli potrzeba, po co najmniej 4 tygodniach dawkę 1,5 mg można zwiększyć do 3 mg raz w tygodniu.
- Po kolejnych co najmniej 4 tygodniach dawkę 3 mg można zwiększyć do 4,5 mg raz w tygodniu.
W praktyce ważne są też dwie rzeczy, które pacjenci często pomijają. Po pierwsze, jeśli lek jest dokładany do insuliny albo pochodnej sulfonylomocznika, lekarz może zmniejszyć dawkę tych leków, żeby ograniczyć hipoglikemię. Po drugie, przy terapii samym dulaglutydem rutynowa samokontrola glikemii nie zawsze jest konieczna, ale staje się ważna, gdy w schemacie są też leki obniżające cukier z większym ryzykiem niedocukrzenia.
Jeśli chodzi o pominiętą dawkę, zasada jest prosta: gdy do kolejnej planowanej iniekcji zostały co najmniej 3 dni, dawkę można podać jak najszybciej. Jeśli zostało mniej niż 3 dni, lepiej ją pominąć i wrócić do zwykłego rytmu. To drobny szczegół, ale w terapii przewlekłej robi różnicę. Tak samo jak przechowywanie: pen trzyma się w lodówce w temperaturze 2-8°C, nie wolno go zamrażać, a po wyjęciu może pozostawać poza lodówką do 14 dni w temperaturze do 30°C.
Gdy pacjent dostaje dobre instrukcje na starcie, ten lek bywa zaskakująco prosty w obsłudze. Trudniejsze są zwykle nie same zastrzyki, tylko pierwsze tygodnie tolerancji i rozpoznanie objawów, które wymagają reakcji.
Jakie działania niepożądane są najczęstsze
Najczęstsze działania uboczne dotyczą przewodu pokarmowego i zwykle pojawiają się na początku terapii. W badaniach nudności, wymioty i biegunka należały do reakcji najczęściej zgłaszanych, a ich nasilenie przeważnie było łagodne lub umiarkowane. Z czasem u wielu osób słabną, ale nie warto ich bagatelizować, jeśli utrzymują się dłużej niż kilka dni.
W praktyce zwracam uwagę na trzy grupy objawów:
| Rodzaj objawu | Jak może się objawiać | Co zwykle oznacza |
|---|---|---|
| Najczęstsze | Nudności, wymioty, biegunka, ból brzucha | Reakcja typowa na początku leczenia, zwykle przejściowa |
| Częste | Zmniejszony apetyt, zaparcia, wzdęcia, niestrawność | Objawy mniej gwałtowne, ale potrafią przeszkadzać w codziennym funkcjonowaniu |
| Ważne ostrzegawczo | Silny ból brzucha, objawy odwodnienia, pokrzywka, duszność, objawy hipoglikemii | Sygnał do pilnego kontaktu z lekarzem |
Jeśli chodzi o liczby, to w badaniach nudności zgłaszano u około 12,9-21,2% pacjentów, biegunkę u 10,7-13,7%, a wymioty u 6,9-11,5%, zależnie od dawki i schematu leczenia. Co ważne, działania te najczęściej pojawiały się w pierwszych 2 tygodniach, a potem wyraźnie słabły w kolejnych tygodniach.
Najbardziej nie lubię jednego błędu: pacjent odczuwa nudności i od razu przerywa terapię bez kontaktu z lekarzem. Czasem wystarczy wolniejsze zwiększanie dawki, lepsze nawodnienie i kilka zmian w diecie, a czasem trzeba lek po prostu zmienić. Tego nie da się rozstrzygnąć „na oko”, dlatego warto wiedzieć, kiedy objaw jest zwykłą reakcją, a kiedy już alarmem.
Kto powinien zachować szczególną ostrożność
Ten lek nie jest dobrym wyborem dla osób z cukrzycą typu 1 ani do leczenia kwasicy ketonowej. Nie zastępuje insuliny i nie powinien być traktowany jako jej zamiennik w stanach, w których organizm potrzebuje bezpośredniego uzupełnienia insuliny.
- Cukrzyca typu 1 lub kwasica ketonowa - lek nie jest przeznaczony do takich sytuacji.
- Ciężkie choroby przewodu pokarmowego, zwłaszcza gastropareza - spowolnienie opróżniania żołądka może nasilić dolegliwości.
- Przebyte lub podejrzewane zapalenie trzustki - wymaga szczególnej czujności przy bólu brzucha.
- Ciąża i karmienie piersią - stosowanie nie jest zalecane.
- Planowany zabieg w znieczuleniu ogólnym - trzeba wcześniej poinformować anestezjologa, bo lek może opóźniać opróżnianie żołądka.
- Odwodnienie, wymioty, biegunka - mogą nasilać problemy z nerkami, zwłaszcza na starcie leczenia.
W badaniach nie trzeba zwykle modyfikować dawki u osób starszych ani przy łagodnej czy umiarkowanej niewydolności nerek, ale przy skrajnym osłabieniu funkcji nerek danych jest mało i lek nie jest zalecany. To ważne, bo pacjenci czasem mylą „brak konieczności zmiany dawki” z „brakiem ryzyka”. A ryzyko najczęściej wynika nie z samej substancji, tylko z całego kontekstu klinicznego i łączonych leków. To prowadzi wprost do porównania z innymi terapiami.
Jak wypada na tle innych leków przeciwcukrzycowych
Jeśli ktoś pyta mnie, czy to „lepszy” lek niż inne, odpowiadam ostrożnie: to zależy od celu terapii. Inny lek wybiera się wtedy, gdy priorytetem jest szybka i mocna kontrola glikemii, inny gdy chodzi o wygodę, jeszcze inny gdy trzeba zminimalizować ryzyko hipoglikemii albo wesprzeć redukcję masy ciała.
| Opcja | Forma i częstość | Najczęstszy atut | Główne ograniczenie |
|---|---|---|---|
| Dulaglutyd | Zastrzyk podskórny raz w tygodniu | Wygodny schemat, dobra kontrola HbA1c, możliwy niewielki spadek masy ciała | Nudności i inne objawy z przewodu pokarmowego, nie dla typu 1 |
| Metformina | Tabletki, zwykle codziennie | Często lek bazowy, prosty i dobrze znany schemat | Może dawać dolegliwości jelitowe, nie każdemu służy |
| Insulina | Zastrzyki codziennie lub kilka razy dziennie | Najmocniejsze narzędzie, gdy organizm realnie potrzebuje insuliny | Większe ryzyko hipoglikemii i często przyrost masy ciała |
| Inne leki inkretynowe | Zwykle zastrzyk, często codzienny albo tygodniowy | Podobny kierunek działania, czasem inny profil tolerancji | Różnice między preparatami są ważne praktycznie, ale nie ma jednego faworyta dla wszystkich |
W badaniach dulaglutyd obniżał HbA1c o około 0,71-1,59 punktu procentowego po 26 tygodniach, a u części pacjentów redukcja była utrzymywana długoterminowo. W badaniu sercowo-naczyniowym częstość złożonego punktu końcowego, obejmującego zgon sercowo-naczyniowy, zawał serca lub udar, wyniosła 12,0% w grupie leczonej i 13,4% w grupie placebo w obserwacji trwającej około 5 lat. To nie znaczy, że lek „leczy serce”, ale pokazuje, że jego rola bywa szersza niż samo obniżanie glukozy.
Najuczciwiej ująłbym to tak: ten lek wygrywa wtedy, gdy pacjent potrzebuje połączenia skuteczności, wygody i rozsądnego profilu metabolicznego. Jeśli jednak priorytetem jest zupełnie inny cel, na przykład szybkie wyrównanie bardzo wysokich cukrów przy niedoborze insuliny, logika wyboru będzie inna. Dlatego przed startem warto uporządkować kilka rzeczy, zamiast zaczynać terapię w pośpiechu.
Co warto ustalić przed pierwszym zastrzykiem
W praktyce największą różnicę robi nie sama substancja, tylko dobrze ustawiony plan. Zanim zacznie się terapia, warto ustalić z diabetologiem lub lekarzem rodzinnym, jak ma wyglądać kontrola glikemii, co zrobić przy nudnościach i czy trzeba zmienić dawki leków towarzyszących.
- Czy obecna dawka insuliny albo pochodnej sulfonylomocznika nie powinna zostać zmniejszona.
- Jak długo obserwować tolerancję po starcie i kiedy rozważać zwiększenie dawki.
- Jak reagować na nudności, wymioty lub biegunkę, jeśli pojawią się w pierwszych tygodniach.
- Kiedy trzeba kontrolować glikemię częściej niż zwykle.
- Co zrobić, jeśli dawka zostanie pominięta albo termin podania wypadnie tuż przed zabiegiem.
- Jak przechowywać pen i jak rozpoznać, że preparatu nie wolno użyć.
Najlepsze efekty widzę tam, gdzie pacjent nie traktuje terapii jak jednego zastrzyku „do odhaczenia”, tylko jako element większego planu: sensownej diety, ruchu, kontroli masy ciała i regularnych pomiarów. Wtedy lek może naprawdę pomóc, a nie tylko chwilowo poprawić liczby w badaniach. Jeśli ma wejść do leczenia mądrze, powinien być ustawiony precyzyjnie, z uwzględnieniem całego obrazu choroby i codziennych nawyków.