Klonazepam to benzodiazepina, która łączy działanie przeciwdrgawkowe z uspokajającym, dlatego stosuje się ją głównie tam, gdzie trzeba ograniczyć nadmierną pobudliwość układu nerwowego. W tym artykule wyjaśniam, jak działa, kiedy ma sens kliniczny, jakie daje działania niepożądane i dlaczego wymaga ostrożności przy łączeniu z innymi lekami. W praktyce patrzę na ten preparat przede wszystkim przez pryzmat bezpieczeństwa: pomaga wtedy, gdy jest dobrze dobrany, ale potrafi też sprawić kłopot, jeśli traktuje się go jak zwykły środek uspokajający.
Najważniejsze rzeczy do zapamiętania przed rozpoczęciem terapii
- To lek działający na ośrodkowy układ nerwowy, który wycisza nadmierną aktywność neuronów.
- Najczęściej wykorzystuje się go w określonych typach napadów drgawkowych, a nie jako uniwersalny preparat na stres.
- Nie łącz go z alkoholem ani opioidami, bo rośnie ryzyko nadmiernej sedacji i zahamowania oddechu.
- Nie odstawiaj go nagle; przy dłuższym leczeniu zmiany powinny być stopniowe i ustalane z lekarzem.
- Senność, zawroty głowy i chwiejność to częste działania niepożądane, ale duszność, omdlenie lub obrzęk wymagają pilnej reakcji.
- Dawkę, czas terapii i sposób odstawiania zawsze ustala lekarz, bo znaczenie mają wiek, masa ciała, choroby towarzyszące i inne leki.
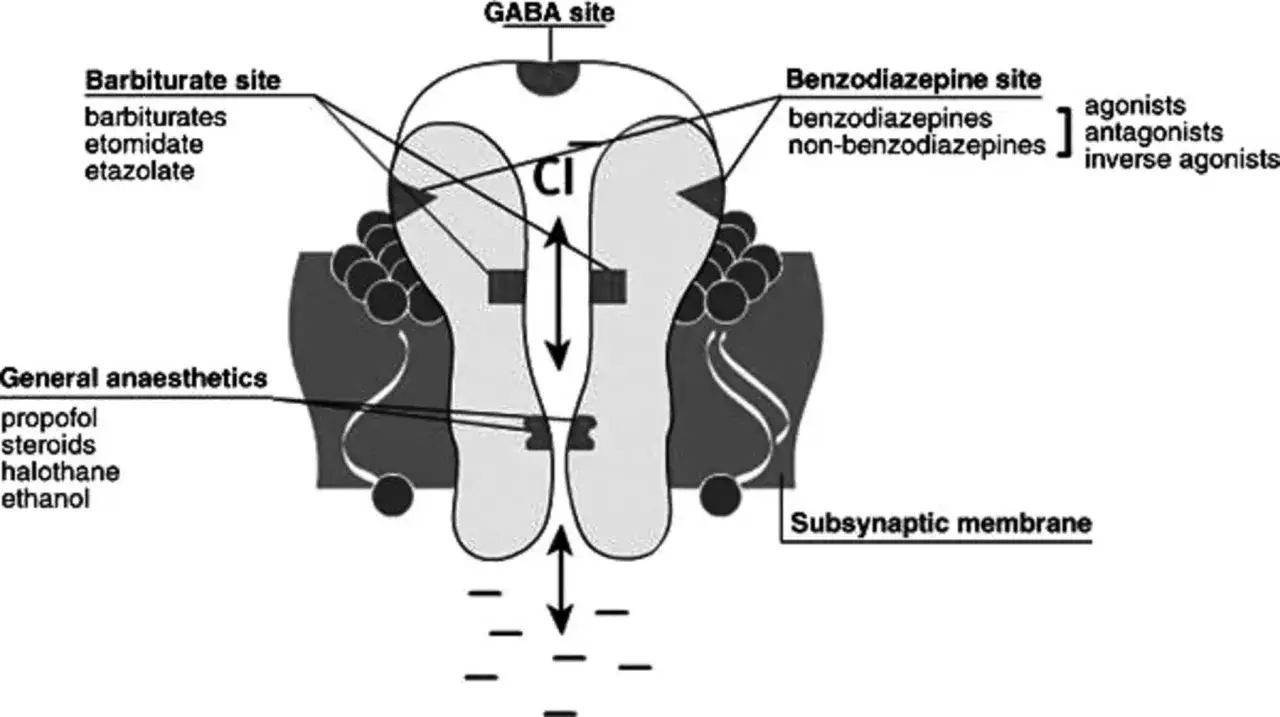
Jak działa ten lek w układzie nerwowym
Mechanizm jest dość prosty do wyobrażenia: substancja wzmacnia hamujący wpływ układu GABA-ergicznego, czyli naturalnego systemu „wyciszania” pobudzenia w mózgu. W efekcie neurony mniej chaotycznie przekazują sygnały, a to przekłada się zarówno na działanie przeciwdrgawkowe, jak i uspokajające.
W praktyce warto pamiętać, że nie chodzi tu o „wyłączenie” mózgu, tylko o zmniejszenie nadmiernej aktywności, która może napędzać napady drgawkowe albo silne pobudzenie. To dlatego lek bywa przydatny w wybranych wskazaniach, ale nie jest dobrym wyborem do doraźnego gaszenia zwykłego napięcia nerwowego.
| Cecha farmakologiczna | Co to oznacza dla pacjenta |
|---|---|
| Biodostępność po podaniu doustnym ok. 90% | Większość dawki wchłania się z przewodu pokarmowego i realnie trafia do organizmu. |
| Szczyt stężenia po 1-4 godzinach | Na efekt po tabletce trzeba chwilę poczekać, więc nie działa tak szybko jak środek „na już”. |
| Okres półtrwania 20-60 godzin | Działanie i senność mogą utrzymywać się długo, zwłaszcza przy zmianach dawkowania. |
| Wiązanie z białkami krwi ok. 85% | Interakcje z innymi lekami mają znaczenie i nie wolno ich bagatelizować. |
| Przenikanie przez łożysko i do mleka | W ciąży i podczas karmienia piersią potrzebna jest szczególna ostrożność. |
Jeśli rozumie się ten profil działania, łatwiej zrozumieć, dlaczego tak ważne są wskazania, dawkowanie i kontrola reakcji organizmu. Skoro to już jasne, przechodzę do pytania, kiedy taki lek ma sens, a kiedy nie jest pierwszym wyborem.
Kiedy ten lek ma sens, a kiedy nie jest pierwszym wyborem
Najbardziej klasyczne zastosowanie dotyczy wybranych postaci padaczki. W praktyce chodzi przede wszystkim o sytuacje, w których trzeba ograniczyć napady nieświadomości, miokloniczno-atoniczne, toniczno-kloniczne albo inne napady, które lekarz ocenia jako dobrze odpowiadające na tę benzodiazepinę. U części pacjentów stosuje się go też jako leczenie wspomagające, gdy sam jeden lek nie wystarcza.
W warunkach szpitalnych bywa używany także przy stanie padaczkowym, czyli sytuacji nagłej, w której czas ma znaczenie. To ważne rozróżnienie: ten preparat nie jest po to, by „uspokajać” codzienny stres, tylko by kontrolować określone zaburzenia neurologiczne lub psychiatryczne, gdy korzyści są realne i dobrze policzone.
- Najmocniejsze uzasadnienie ma w leczeniu napadów drgawkowych.
- Może być pomocny jako lek wspomagający, jeśli schemat terapii tego wymaga.
- Nie jest uniwersalnym rozwiązaniem na bezsenność, napięcie czy stres związany z pracą.
- W ostrych sytuacjach neurologicznych znaczenie ma postać i droga podania, a nie tylko sama substancja.
Z mojego punktu widzenia właśnie tu pojawia się najwięcej nieporozumień: pacjent słyszy „uspokajający” i od razu zakłada, że lek nadaje się do szerokiego stosowania. To błąd, bo dalej liczy się sposób prowadzenia terapii, a nie tylko nazwa grupy. I to prowadzi do kolejnego, bardzo praktycznego tematu.
Jak zwykle prowadzi się terapię i czego nie robić samodzielnie
Dawkę ustala się indywidualnie, a start zwykle odbywa się od małych wartości, które zwiększa się stopniowo. To nie jest detal techniczny, tylko mechanizm bezpieczeństwa: zbyt szybkie zwiększanie dawki częściej daje senność i chwiejność niż lepszą kontrolę objawów.
Warto też pamiętać, że po doustnym przyjęciu efekt nie jest natychmiastowy, a długi okres półtrwania sprzyja utrzymywaniu się działania przez wiele godzin. W praktyce oznacza to, że organizm potrzebuje czasu, by się ustabilizować, a lekarz musi ocenić zarówno skuteczność, jak i tolerancję.
- Nie zmieniaj dawki na własną rękę. Przy benzodiazepinach „trochę więcej” bardzo łatwo zamienia się w nadmierną sedację.
- Nie odstawiaj nagle. Przy padaczce może to nasilić napady, a w skrajnych przypadkach wywołać stan padaczkowy.
- Nie nadrabiaj pominiętej dawki podwójną porcją. To nie poprawia leczenia, tylko zwiększa ryzyko działań niepożądanych.
- Nie oceniaj skuteczności po jednym dniu. Przy takim profilu farmakokinetycznym liczy się obserwacja w czasie.
- Każdą zmianę terapii omawiaj z lekarzem. Szczególnie jeśli przyjmujesz też inne leki przeciwpadaczkowe, nasenne lub przeciwbólowe.
Gdy znamy już zasady prowadzenia leczenia, trzeba przejść do drugiej strony medalu: działań niepożądanych. To one najczęściej decydują, czy terapia jest dobrze tolerowana, czy wymaga korekty.
Najczęstsze działania niepożądane i sygnały alarmowe
Najbardziej typowe objawy uboczne dotyczą układu nerwowego: senność, zawroty głowy, chwiejność, problemy z koordynacją, spowolnienie myślenia i trudność z koncentracją. U części osób pojawia się też uczucie „zamulenia”, które dla pacjenta bywa trudniejsze niż sama senność, bo psuje rytm dnia i obniża sprawność.
Bywają również reakcje mniej intuicyjne, czyli tzw. reakcje paradoksalne. Zamiast uspokojenia pojawia się pobudzenie, drażliwość, lęk, agresja, a czasem omamy lub zaburzenia zachowania. To szczególnie ważne, bo wiele osób automatycznie zakłada, że po leku uspokajającym nie może pojawić się pobudzenie. Może.
| Objaw | Co to może oznaczać | Jak reagować |
|---|---|---|
| Senność, zawroty głowy, chwiejność, spowolnienie | Częsty efekt działania ośrodkowego | Obserwacja i omówienie z lekarzem, jeśli objawy utrzymują się lub utrudniają funkcjonowanie |
| Trudność z myśleniem, pamięcią i koordynacją | Działanie uspokajające może być zbyt silne | Warto przeanalizować dawkę i inne leki towarzyszące |
| Pobudzenie, drażliwość, agresja, omamy | Reakcja paradoksalna | Potrzebny pilny kontakt z lekarzem |
| Silna senność, spłycony oddech, trudność z wybudzeniem | Potencjalnie groźne zahamowanie ośrodkowe | To sytuacja pilna, zwłaszcza przy innych lekach uspokajających |
| Wysypka, obrzęk twarzy, trudność w oddychaniu | Możliwa reakcja alergiczna | Wymaga pilnej pomocy medycznej |
Jeśli objawy są łagodne, czasem wystarczy obserwacja i korekta dawki. Jeśli jednak pojawia się duszność, omdlenie, skrajna senność albo nietypowe pobudzenie, nie czeka się na „przyzwyczajenie organizmu”. Następny krok to interakcje, bo właśnie one najczęściej wywracają bilans korzyści do góry nogami.
Interakcje i przeciwwskazania, które najczęściej zmieniają decyzję o leczeniu
To jest moment, w którym zwykle staję po stronie ostrożności. Z punktu widzenia bezpieczeństwa najważniejsze są nie tylko przeciwwskazania formalne, ale też realne połączenia, które pacjent uważa za niewinne. Najbardziej ryzykowny duet to alkohol i opioidy, bo razem z benzodiazepiną mogą mocno nasilić sedację i zahamować oddech.
| Sytuacja | Dlaczego jest problemem | Co z tym zrobić |
|---|---|---|
| Alkohol | Nasilenie sedacji, ryzyko zaburzeń oddychania i zachowania | Nie łączyć z leczeniem |
| Opioidy i inne leki silnie uspokajające | Wzrost ryzyka śpiączki, depresji oddechowej i zgonu | Łączenie tylko wtedy, gdy lekarz uzna to za konieczne i pod ścisłą kontrolą |
| Leki przyspieszające metabolizm, np. karbamazepina, fenytoina, fenobarbital, ryfampicyna | Stężenie preparatu może spaść, a efekt osłabnąć; w danych rejestracyjnych opisywano spadek nawet o 38% | Może być potrzebna korekta leczenia |
| Inhibitory CYP3A4, np. flukonazol | Stężenie może wzrosnąć, a działanie się nasilić | Wymagana ostrożność i ocena lekarza |
| Ciąża i karmienie piersią | Substancja przenika przez łożysko i do mleka | Stosować tylko przy wyraźnych wskazaniach, zwykle po dokładnej ocenie ryzyka |
| Miastenia, bezdech senny, przewlekłe choroby układu oddechowego, ciężka niewydolność wątroby | Większe ryzyko działań ośrodkowych i oddechowych | Wymaga szczególnej ostrożności lub wyboru innej terapii |
Z mojego punktu widzenia najczęstszy błąd polega na założeniu, że „skoro to tylko lek uspokajający, to wieczorem z winem nic się nie stanie”. To myślenie jest niebezpieczne. Właśnie tu zaczynają się najgroźniejsze powikłania, a nie w samym słowie „benzodiazepina”.
Jak bezpiecznie funkcjonować na co dzień podczas leczenia
Jeśli lek został włączony, codzienna ostrożność ma znaczenie równie duże jak sama recepta. Nawet prawidłowo stosowany może ograniczać refleks, senność i sprawność psychomotoryczną, dlatego początkowo nie planuje się prowadzenia auta, obsługi maszyn ani pracy wymagającej pełnej koncentracji. Dopiero reakcja własnego organizmu pokazuje, jak duża jest indywidualna tolerancja.
- Nie prowadź pojazdów, dopóki nie wiesz, jak reagujesz. Senność i spowolnienie bywają większe, niż pacjent zakłada.
- Nie mieszaj z lekami nasennymi, uspokajającymi i przeciwbólowymi bez zgody lekarza. Dotyczy to także preparatów dostępnych bez recepty, które mogą nasilać senność.
- Trzymaj listę wszystkich leków w jednym miejscu. To ułatwia wychwycenie interakcji, zwłaszcza gdy leczenie prowadzi kilku specjalistów.
- Jeśli pojawi się nadmierna senność lub chwiejność, zgłoś to szybko. To często sygnał, że dawka jest za wysoka albo połączenie leków zbyt mocne.
- Nie udostępniaj preparatu innym osobom. To lek na konkretny problem medyczny, a nie „uniwersalny uspokajacz”.
- Przy planowaniu ciąży, karmieniu piersią lub chorobach płuc poinformuj lekarza wcześniej. To moment, w którym decyzja o terapii wymaga dodatkowego namysłu.
Dlaczego ta benzodiazepina wymaga większej ostrożności niż zwykły środek uspokajający
Ja traktuję ten preparat jako lek do zadań specjalnych, a nie jako codzienny „wzmacniacz spokoju”. Dobrze sprawdza się wtedy, gdy istnieje jasne wskazanie neurologiczne albo psychiatryczne, ale przestaje być bezpieczny, kiedy zaczyna się go używać zbyt długo, zbyt szeroko albo bez kontroli innych leków.
- Ryzyko uzależnienia rośnie wraz z dawką i czasem leczenia.
- Odstawianie powinno być stopniowe, zwłaszcza u osób z padaczką.
- Alkohol i opioidy potrafią zmienić bezpieczny lek w poważne zagrożenie.
- Senność, chwiejność i spowolnienie to nie „drobnostki”, tylko sygnały, że organizm może dostać za dużo działania ośrodkowego.
Jeśli lekarz rozważa taki preparat, najważniejsze są trzy pytania: po co ma być stosowany, z czym będzie łączony i jak planowane jest odstawienie. Właśnie te odpowiedzi decydują o tym, czy leczenie będzie realnie pomocne i bezpieczne.