To lek z grupy atypowych leków przeciwpsychotycznych, stosowany przede wszystkim w schizofrenii oraz w chorobie afektywnej dwubiegunowej. W praktyce kwetiapina bywa wybierana wtedy, gdy trzeba jednocześnie wyciszyć objawy psychotyczne, ustabilizować nastrój i zadbać o sen, ale wymaga ostrożnego włączania, bo senność, zawroty głowy i zmiany metaboliczne potrafią pojawić się szybko. Poniżej porządkuję najważniejsze kwestie: wskazania, sposób działania, dawkowanie, działania niepożądane i sytuacje, w których trzeba uważać szczególnie.
Najważniejsze informacje o tym leku
- Stosuje się go głównie w schizofrenii oraz w chorobie afektywnej dwubiegunowej, zwłaszcza w manii i depresji dwubiegunowej.
- Dostępne są tabletki zwykłe i o przedłużonym uwalnianiu, a tych drugich nie wolno kruszyć ani rozgryzać.
- Najczęstsze działania niepożądane to senność, zawroty głowy, suchość w ustach, zaparcia i przyrost masy ciała.
- Leczenia nie przerywa się nagle, bo może to wywołać objawy odstawienne i nawrót dolegliwości.
- Trzeba uważać na alkohol, sok grejpfrutowy, inne leki uspokajające i silne interakcje enzymatyczne.
- Warto kontrolować masę ciała, glukozę, lipidy i ciśnienie, zwłaszcza na początku terapii.
Czym jest ten lek i kiedy lekarz po niego sięga
To nie jest lek „na uspokojenie” w potocznym sensie. Jest to atypowy neuroleptyk, którego zadaniem jest zmniejszenie objawów psychotycznych i stabilizacja nastroju. Najczęściej sięga się po niego w schizofrenii, w ostrych epizodach manii oraz w depresji w przebiegu choroby dwubiegunowej, a u części pacjentów także po to, by ograniczyć ryzyko nawrotów, jeśli wcześniej była dobra odpowiedź na leczenie.
Z praktycznego punktu widzenia najważniejsze jest to, że lekarz dobiera go wtedy, gdy potrzebne jest połączenie działania przeciwpsychotycznego z dość wyraźnym wpływem na sen i pobudzenie. Nie stosuje się go rutynowo na zaburzenia zachowania u osób starszych z otępieniem, bo w tej grupie ryzyko bywa nieproporcjonalnie wysokie. Właśnie dlatego od początku liczy się precyzyjne rozpoznanie i jasny cel terapii, a nie sama nazwa leku.
| Wskazanie | Co lekarz chce osiągnąć | Co pacjent zwykle zauważa |
|---|---|---|
| Schizofrenia | Zmniejszenie omamów, urojeń i dezorganizacji myślenia | Większy spokój, lepszą organizację myśli, mniej pobudzenia |
| Mania w ChAD | Ograniczenie nadmiernego napędu, drażliwości i bezsenności | Wyraźniejsze wyciszenie i łatwiejsze zasypianie |
| Depresja dwubiegunowa | Łagodzenie obniżonego nastroju i napięcia | Mniejsze spowolnienie i bardziej stabilny rytm dobowy |
| Zapobieganie nawrotom | Utrzymanie poprawy po wcześniejszej odpowiedzi na leczenie | Mniej wahań nastroju i mniej ostrych zaostrzeń |
Żeby zrozumieć, dlaczego ten lek bywa skuteczny, trzeba wiedzieć, czym różni się od starszych neuroleptyków i jak wpływa na receptory. Do tego właśnie przechodzę w następnej części.
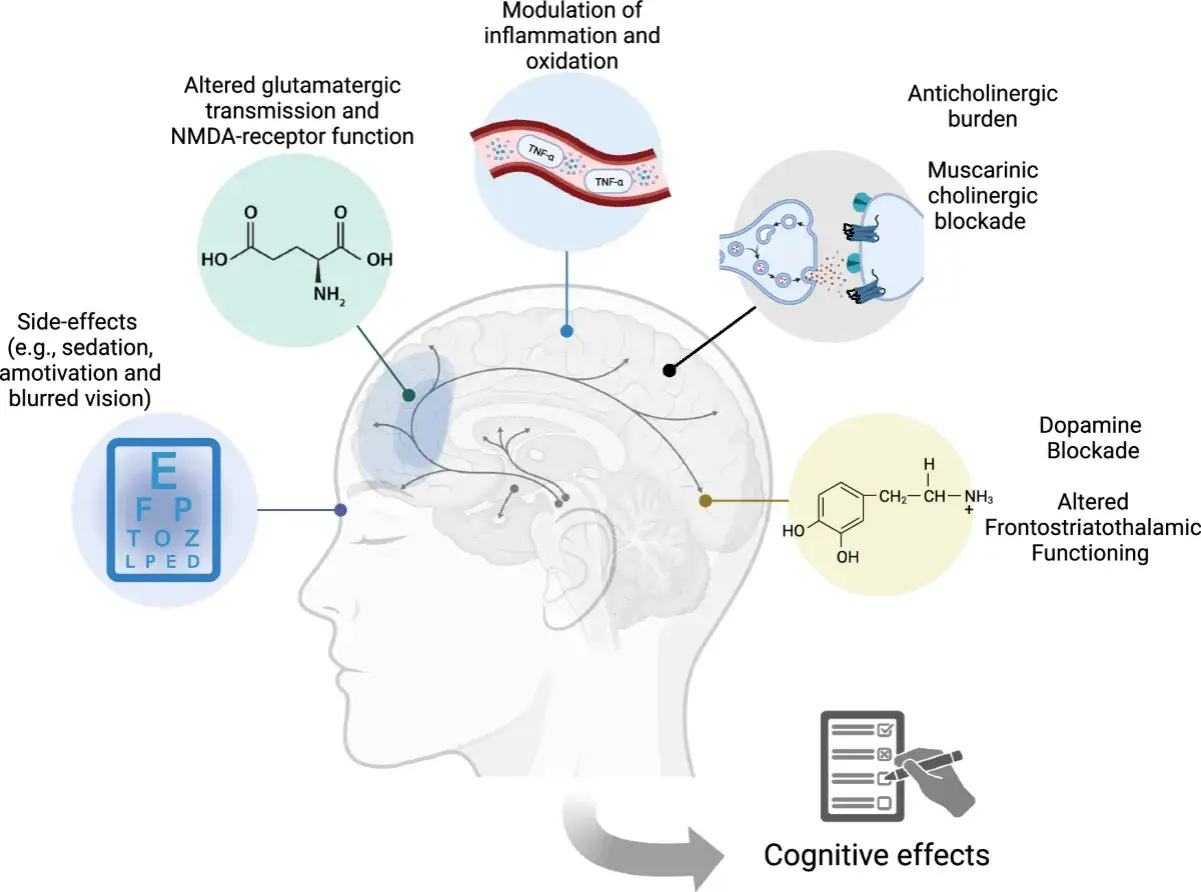
Jak działa i czym różnią się tabletki zwykłe od XR
Substancja działa na receptory serotoninowe i dopaminowe, dlatego potrafi wpływać zarówno na objawy psychotyczne, jak i na pobudzenie czy rozregulowany sen. Ja patrzę tu przede wszystkim na dwie postacie: tabletki zwykłe i tabletki o przedłużonym uwalnianiu, bo od tej różnicy zależy pora przyjmowania, wygoda i to, czy można tabletkę podzielić.
| Cecha | Tabletki zwykłe | Tabletki o przedłużonym uwalnianiu |
|---|---|---|
| Tempo uwalniania | Szybsze | Wolniejsze i bardziej równomierne |
| Typowa częstość | Od 1 do 3 razy dziennie | Zwykle 1 raz dziennie, najczęściej wieczorem |
| Z jedzeniem | Z posiłkiem albo bez | Na czczo lub z lekkim posiłkiem |
| Dzielenie i kruszenie | Zależy od konkretnego preparatu i zaleceń lekarza | Nie wolno dzielić, żuć ani kruszyć |
| Praktyczny sens | Łatwiejsze dopasowanie dawki | Większa wygoda i bardziej stabilny profil działania |
Ta różnica wygląda technicznie, ale w praktyce decyduje o tolerancji i o tym, czy pacjent nie popełni prostego błędu przy zmianie preparatu. Zmiana postaci bez przeliczenia dawki nie jest neutralna, więc nie traktowałbym obu wersji jak zamienników 1:1 bez konsultacji.
Stąd już krótka droga do kolejnej kwestii, czyli dawkowania i tego, co najczęściej dzieje się w pierwszym tygodniu leczenia.
Jak wygląda dawkowanie i czego pilnować na starcie
Na początku terapii zwykle stosuje się zasadę małej dawki i stopniowego zwiększania. To ważne, bo zbyt szybkie dojście do dawki docelowej nasila senność i spadki ciśnienia, a właśnie te objawy pacjenci najczęściej odczuwają od razu. W praktyce nie ma jednego schematu dla wszystkich wskazań, bo inaczej prowadzi się schizofrenię, inaczej manię, a jeszcze inaczej depresję dwubiegunową.
| Wskazanie | Typowy początek | Zakres, który często okazuje się skuteczny |
|---|---|---|
| Schizofrenia | Stopniowe zwiększanie w pierwszych 4 dniach: 50 mg, 100 mg, 200 mg, 300 mg na dobę | Najczęściej 300-450 mg na dobę, czasem 150-750 mg na dobę |
| Ostra mania w ChAD | 100 mg, 200 mg, 300 mg, 400 mg na dobę w pierwszych 4 dniach | Zwykle 400-800 mg na dobę |
| Depresja dwubiegunowa | Zwykle 50 mg wieczorem, potem stopniowe zwiększanie | Najczęściej 300 mg na dobę, czasem 200 mg, jeśli tolerancja jest słabsza |
Najbardziej praktyczne zasady na starcie są trzy. Po pierwsze, dawkę zwiększa lekarz, nie pacjent. Po drugie, jeśli przerwa w przyjmowaniu trwała tydzień lub dłużej, przed powrotem do leku trzeba skontaktować się z prowadzącym. Po trzecie, tabletek o przedłużonym uwalnianiu nie wolno rozdrabniać, nawet jeśli wydaje się to wygodniejsze.
- Jeśli pojawia się silna senność, warto zgłosić to szybko, bo czasem pomaga korekta godziny przyjmowania albo wolniejsze zwiększanie dawki.
- Jeśli pacjent wstaje „na miękko” i ma zawroty głowy, trzeba uważać na upadki, zwłaszcza w pierwszych dniach terapii.
- Jeśli dawka została pominięta, nie należy jej podwajać.
- Jeśli lek ma być odstawiony, schodzenie z dawki powinno być stopniowe, bo nagłe przerwanie może wywołać nudności, wymioty i bezsenność.
Właśnie dlatego w tej terapii tak ważna jest cierpliwość. Zbyt szybka ocena skuteczności albo zbyt szybka korekta dawki zwykle więcej psuje, niż pomaga. Następny krok to działania niepożądane, bo to one najczęściej decydują o tym, czy leczenie da się utrzymać.
Jakie działania niepożądane pojawiają się najczęściej
Najczęstszy błąd to myślenie, że jeśli lek działa psychiatrycznie, to jego skutki uboczne ograniczają się do senności. To za mało. Owszem, senność i zawroty głowy są bardzo częste, ale równie ważne są przyrost masy ciała, zaburzenia glukozy, lipidów i objawy ze strony układu ruchu. W badaniach krótkoterminowych średni przyrost masy ciała wynosił około 0,8 kg przy 50 mg na dobę i około 1,4 kg przy 600 mg na dobę, a u części pacjentów przekraczał 7% masy wyjściowej.| Najczęstsze objawy | Co mogą oznaczać | Co zrobić |
|---|---|---|
| Senność, zawroty głowy, suchość w ustach | Organizm dopiero przyzwyczaja się do leczenia | Obserwować, unikać prowadzenia auta i skonsultować przy nasileniu |
| Zaparcia, szybkie bicie serca, uczucie osłabienia | Działanie na układ autonomiczny | Wspomóc nawodnienie, zgłosić lekarzowi, jeśli objawy się utrzymują |
| Przyrost masy ciała, wzrost glukozy lub lipidów | Efekt metaboliczny terapii | Kontrolować masę ciała i badania krwi, reagować wcześnie |
| Drżenie, sztywność, trudność w spokojnym siedzeniu | Objawy pozapiramidowe | Nie ignorować, bo czasem trzeba zmienić dawkę lub preparat |
Objawy alarmowe są mniej częste, ale wymagają szybkiej reakcji: gorączka z sztywnością mięśni i splątaniem, omdlenia, ciężka wysypka, duszność, silne pragnienie z częstym oddawaniem moczu, zamglone widzenie albo myśli samobójcze. Najbardziej rozsądne podejście jest proste: to, co łagodne i przejściowe, obserwuję, a to, co wygląda na poważne, zgłaszam od razu. Z takiego rozróżnienia wynika też kolejny temat, czyli interakcje i codzienne ograniczenia.
Z czym nie łączyć i w jakich sytuacjach uważać bardziej
Tu trzeba być bezwzględnie konkretnym. Alkohol nasila senność, sok grejpfrutowy nie jest dobrym pomysłem, a silne inhibitory CYP3A4 mogą zwiększać stężenie leku wielokrotnie. Z drugiej strony niektóre leki przeciwpadaczkowe i inne induktory enzymów wątrobowych mogą osłabiać działanie terapii, więc lista wszystkich preparatów, suplementów i ziół powinna trafić do lekarza lub farmaceuty.
- Nie łącz z alkoholem, bo może wyraźnie nasilić senność i zaburzyć koncentrację.
- Uważaj na sok grejpfrutowy, bo może podnosić stężenie leku.
- Ostrożnie z innymi lekami usypiającymi, nasennymi, uspokajającymi i opioidami.
- Powiedz lekarzowi o karbamazepinie, fenytoinie, ketokonazolu i podobnych lekach, jeśli je stosujesz.
- Nie prowadź auta i nie obsługuj maszyn, dopóki nie wiesz, jak reagujesz na leczenie.
Najbardziej problematyczne są zwykle pierwsze tygodnie, kiedy senność i zawroty głowy są jeszcze nieprzewidywalne. Ja w takich sytuacjach zawsze wolę, żeby pacjent przez kilka dni zachował większą ostrożność niż później miał ratować się po upadku albo po niepotrzebnym łączeniu kilku leków uspokajających. A teraz grupa, która wymaga jeszcze bardziej uważnej oceny, bo chodzi o wiek, ciążę i choroby współistniejące.
Kto powinien omówić terapię szczególnie dokładnie
Nie chodzi o zakaz, tylko o precyzyjniejsze decyzje i bliższą kontrolę. Są grupy, u których korzyści trzeba zestawić z ryzykiem dużo staranniej niż zwykle, bo ten sam lek może być dobrze tolerowany u jednej osoby i problematyczny u innej.
- Osoby starsze z otępieniem - leki przeciwpsychotyczne mogą zwiększać ryzyko zgonu, udaru lub miniudaru.
- Pacjenci z cukrzycą, stanem przedcukrzycowym, otyłością lub podwyższonym cholesterolem - potrzebna jest kontrola glukozy, lipidów i masy ciała.
- Osoby z chorobami serca, zaburzeniami rytmu lub niskim ciśnieniem - rośnie ryzyko zawrotów głowy i omdleń.
- Pacjenci z padaczką, problemami z połykanem, przewlekłymi zaparciami lub zatrzymaniem moczu - tu skutki uboczne mogą być bardziej kłopotliwe.
- Kobiety w ciąży i karmiące piersią - decyzja powinna uwzględniać bilans korzyści i ryzyka, a noworodki narażone w trzecim trymestrze wymagają obserwacji.
- Dzieci i młodzież - lek nie jest zwykle pierwszym wyborem, a dane dla części wskazań są ograniczone.
W praktyce najbardziej pomagają dwie rzeczy: szczera rozmowa o chorobach towarzyszących i regularna kontrola tego, co da się zmierzyć, czyli masy ciała, ciśnienia, glukozy oraz lipidów. Jeśli te elementy są pomijane, ryzyko rośnie nie dlatego, że lek jest „zły”, tylko dlatego, że nikt nie łapie problemu na czas. To prowadzi do ostatniej, bardzo praktycznej części artykułu.
Co naprawdę pomaga utrzymać terapię pod kontrolą bez zbędnych błędów
W praktyce największą różnicę robi konsekwencja. Ten lek działa najlepiej wtedy, gdy pacjent trzyma się stałej pory przyjmowania, nie modyfikuje dawki samodzielnie i nie bagatelizuje sygnałów ostrzegawczych. Dobrze też zapisać sobie pierwsze dni leczenia, bo to właśnie wtedy najczęściej pojawiają się senność, zawroty głowy i spadki ciśnienia.
- Bierz lek codziennie o tej samej porze, zgodnie z zaleceniem.
- Nie odstawiaj go nagle bez uzgodnienia z lekarzem.
- Kontroluj masę ciała, ciśnienie i samopoczucie, zwłaszcza na początku terapii.
- Przy dłuższym leczeniu sprawdzaj glukozę i lipidy, jeśli lekarz to zaleci.
- Reaguj szybko na gorączkę, sztywność, omdlenie, wysypkę, myśli samobójcze albo objawy wysokiego cukru.
W dobrze prowadzonym leczeniu kwetiapina jest narzędziem, które może realnie poprawić funkcjonowanie, ale tylko wtedy, gdy pacjent i lekarz pilnują dawkowania, tolerancji oraz prostych kontroli metabolicznych. Jeśli pojawia się silna senność, omdlenia, wysypka, objawy wysokiego cukru albo myśli samobójcze, nie czekałbym, aż „samo przejdzie”.

